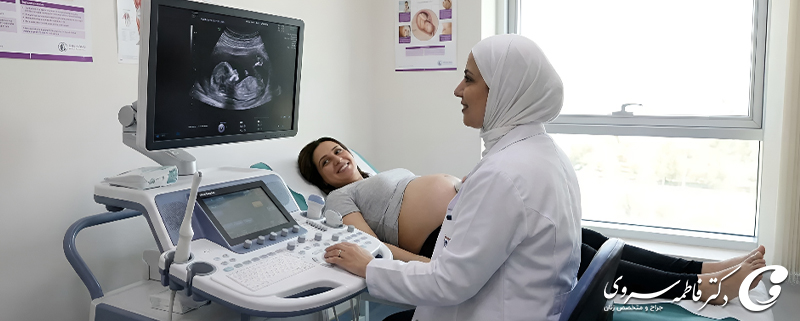
غربالگری جنین مجموعهای از آزمایشها و بررسیهای پزشکی است که در دوران بارداری برای ارزیابی سلامت جنین انجام میشود. هدف اصلی این فرایند، شناسایی احتمال وجود ناهنجاریهای ژنتیکی یا مشکلات مادرزادی در مراحل اولیه رشد است تا والدین و پزشک بتوانند تصمیمهای آگاهانهتری بگیرند.
این غربالگری معمولاً شامل آزمایش خون مادر، سونوگرافیهای تخصصی و در صورت لزوم بررسیهای تکمیلی است. انجام بهموقع این آزمایشها میتواند به تشخیص زودهنگام برخی اختلالات کمک کرده و فرصت مراقبتهای پزشکی مناسب را فراهم کند. آگاهی از روند و اهمیت غربالگری، بخشی مهم از مراقبتهای استاندارد دوران بارداری محسوب میشود.
مهمترین دغدغه مادران در دوران بارداری، اطمینان از سلامت جنین است. بنابراین، مهمترین مسئولیت متخصص زنان، بررسی سلامت جنین طبق معیارهای روز دنیا و ارائه اطلاعات جامع به والدین است. حدود۲ تا ۳ درصد جنینها هنگام تولد، دچار نقایص ژنتیک هستند. انجام تستهای سلامت جنین یا همان غربالگری جنین از نظر ناهنجاریهای مادرزادی از مهمترین اجزای مراقبت بارداری محسوب میشود. شیوع ناهنجاریهای مادرزادی در جمعیت عمومی بسیار پایین بوده و اکثر نوزادان متولد شده از سلامت کامل برخوردار هستند.
مادران حین انجام تستهای غربالگری جنین، باید توسط خانواده و پزشک مورد حمایت قرار گیرند دچار اضطراب نشوند. درصورتیکه تستهای غربالگری نشان دهنده اختلالات ژنتیک در جنین باشد، والدین این شانس را دارند که در سنین پایین بارداری، اختمام حاملگی را انجام دهند و مجبور به تحمل یک بارداری پرخطر با جنین ناهنجار نباشند. تستهای بررسی سلامت جنین به دو نوع آزمایشات غربالگری و سونوگرافی تقسیم میشود.
حتما مطالعه شود: میوم رحم (فیبروم رحم) چیست و چگونه درمان میشود؟
معرفی انواع غربالگری جنین
غربالگری جنین مجموعهای از آزمایشها و بررسیهای پزشکی است که در دوران بارداری انجام میشود تا احتمال وجود برخی ناهنجاریهای ژنتیکی یا مشکلات رشدی در جنین ارزیابی شود. این آزمایشها تشخیصی قطعی نیستند، بلکه میزان خطر را مشخص میکنند تا در صورت نیاز بررسیهای دقیقتر انجام شود. آگاهی از انواع غربالگری به مادر کمک میکند تصمیمهای آگاهانهتری درباره روند بارداری بگیرد.
- غربالگری سهماهه اول بارداری: این غربالگری معمولاً بین هفته ۱۱ تا ۱۳ بارداری انجام میشود و شامل آزمایش خون مادر و سونوگرافی NT (اندازهگیری ضخامت پشت گردن جنین) است. در آزمایش خون، برخی هورمونها و پروتئینها بررسی میشوند و نتایج آن همراه با سن مادر و یافتههای سونوگرافی تحلیل میشود. هدف اصلی این غربالگری برآورد خطر ابتلا به سندرم داون، تریزومی ۱۸ و برخی ناهنجاریهای کروموزومی است.
- غربالگری سهماهه دوم بارداری (کواد مارکر): این آزمایش معمولاً بین هفته ۱۵ تا ۲۰ بارداری انجام میشود و شامل بررسی چهار ماده در خون مادر است. این غربالگری علاوه بر سندرم داون، احتمال نقص لوله عصبی مانند اسپینا بیفیدا را نیز ارزیابی میکند. اگر مادر غربالگری سهماهه اول را انجام نداده باشد، این مرحله اهمیت بیشتری پیدا کرده و میتواند اطلاعات ارزشمندی درباره سلامت جنین ارائه دهد.
- غربالگری ترکیبی (Sequential Screening): در این روش نتایج غربالگری سهماهه اول و دوم با هم ترکیب میشود تا دقت ارزیابی افزایش یابد. پزشکان با تحلیل مجموعه دادهها میتوانند احتمال اختلالات کروموزومی را با حساسیت بالاتری تخمین بزنند. این روش برای مادرانی که میخواهند ارزیابی دقیقتری داشته باشند بسیار کاربردی است.
- تست غیرتهاجمی DNA جنین (NIPT): این آزمایش از طریق نمونه خون مادر انجام شده و DNA آزاد جنین در خون مادر بررسی میشود. NIPT دقت بالایی در شناسایی اختلالات کروموزومی مانند سندرم داون دارد و بدون خطر برای جنین انجام خواهد شد. معمولاً برای مادران با ریسک بالاتر یا در صورت مشکوک بودن نتایج غربالگریهای اولیه توصیه میشود.
- آزمایشهای تشخیصی (آمنیوسنتز و CVS): برخلاف غربالگریها، این آزمایشها تشخیصی و قطعی هستند. در آمنیوسنتز مقدار کمی از مایع اطراف جنین و در CVS نمونهای از پرزهای جفت برداشته میشود. این روشها دقت بسیار بالایی دارند اما تهاجمی هستند و معمولاً زمانی انجام میشوند که نتایج غربالگریها احتمال خطر بالا را نشان دهند.
انتخاب نوع غربالگری به شرایط پزشکی مادر، نظر پزشک و ترجیح خانواده بستگی دارد، اما آگاهی و پیگیری بهموقع نقش کلیدی در مدیریت یک بارداری سالم دارد.
انواع تست غربالگری جنین
در ادامه به بررسی انواع تست غربالگری میپردازیم.
تستهای غربالگری مادر در سهماههی اول بارداری
- سونوگرافی NT (ضخامت پشت گردن جنین): اندازهگیری مایع پشت گردن برای ارزیابی خطر سندرم داون و برخی ناهنجاریهای قلبی.
- آزمایش خون مادر (PAPP-A و Free β-hCG): بررسی دو مارکر خونی که همراه NT برای محاسبه ریسک ناهنجاریهای کروموزومی استفاده میشوند.
- غربالگری ترکیبی سهماهه اول: ترکیب نتایج سونوگرافی و آزمایش خون برای برآورد دقیقتر خطر سندرم داون، تریزومی ۱۸ و ۱۳.
- NIPT (آزمایش DNA آزاد جنینی در خون مادر): تست غیرتهاجمی با دقت بالا برای بررسی ناهنجاریهای کروموزومی شایع.
تستهای غربالگری مادر در سهماههی دوم بارداری
- آزمایش غربالگری چهار_attach (Quad Screen): اندازهگیری AFP، hCG، Estriol و Inhibin A برای بررسی خطر سندرم داون، نقص لوله عصبی و تریزومی ۱۸.
- سونوگرافی آنومالی اسکن (سونوگرافی تفصیلی): بررسی دقیق اندامها، مغز، قلب، ستون فقرات و رشد جنین.
- آزمایش AFP بهتنهایی: ارزیابی خطر نقص لوله عصبی مانند اسپینا بیفیدا.
- بررسی طول سرویکس (دهانه رحم): ارزیابی خطر زایمان زودرس در برخی مادران.
تستهای غربالگری مادر در سهماههی سوم بارداری
- سونوگرافی رشد جنین: بررسی وزن، مایع آمنیوتیک و وضعیت جفت.
- NST (تست بدون استرس): ارزیابی ضربان قلب جنین و واکنش آن به حرکات.
- BPP (پروفایل بیوفیزیکال): ترکیب NST و سونوگرافی برای بررسی سلامت کلی جنین.
- آزمایش دیابت بارداری در صورت نیاز مجدد: در مادران پرخطر یا موارد مشکوک.
- بررسی وضعیت قرارگیری جنین: تعیین سفالیک یا بریچ بودن برای برنامهریزی زایمان.
غربالگریهای بارداری کمک میکنند مادر با آگاهی و آرامش بیشتری مسیر بارداری را طی کند. پیگیری منظم این تستها یعنی یک قدم مهم برای حفظ سلامت مادر و تولد نوزادی سالم.

مزایای غربالگری سه ماهه اول
غربالگری سهماهه اول بارداری یکی از مهمترین ارزیابیهای سلامت جنین است که معمولاً بین هفتههای ۱۱ تا ۱۳ انجام میشود. این بررسی ترکیبی از سونوگرافی تخصصی و آزمایش خون مادر بوده و هدف آن شناسایی زودهنگام احتمال برخی ناهنجاریهای کروموزومی و مشکلات رشد جنین است. انجام این غربالگری به والدین و پزشک کمک میکند تصمیمهای آگاهانهتری برای ادامه مسیر بارداری بگیرند.
- تشخیص زودهنگام ناهنجاریهای کروموزومی: مهمترین مزیت غربالگری سهماهه اول، ارزیابی احتمال اختلالات کروموزومی مانند تریزومیهاست. با اندازهگیری ضخامت پشت گردن جنین (NT) و بررسی برخی مارکرهای خونی مادر، میتوان احتمال بروز این اختلالات را در همان مراحل اولیه بارداری برآورد کرد.
- کاهش اضطراب والدین از طریق ارزیابی علمی: بسیاری از والدین در اوایل بارداری نگرانیهای طبیعی درباره سلامت جنین دارند. غربالگری سهماهه اول با ارائه یک برآورد علمی از وضعیت جنین، به کاهش اضطراب کمک میکند. وقتی نتایج طبیعی باشد، والدین با آرامش بیشتری بارداری را ادامه میدهند و در صورت وجود ریسک، امکان پیگیری آگاهانه فراهم میشود.
- امکان برنامهریزی پزشکی دقیقتر: اگر نتیجه غربالگری نشاندهنده احتمال خطر باشد، پزشک میتواند برنامه مراقبتی دقیقتری تنظیم کند. این برنامه شامل آزمایشهای تکمیلی، مراقبتهای تخصصیتر یا پیگیریهای نزدیکتر رشد جنین است. تشخیص زودهنگام همیشه فرصت مدیریت بهتر را فراهم میکند.
- ارزیابی اولیه سلامت عمومی جنین: در سونوگرافی این مرحله، علاوه بر بررسی شاخصهای ژنتیکی، موارد مهم دیگری مثل ضربان قلب جنین، رشد اولیه، سن بارداری و گاهی ساختارهای اصلی بدن نیز بررسی میشود. این ارزیابی کلی تصویری از سلامت عمومی جنین ارائه میدهد و به اطمینان از روند طبیعی بارداری کمک میکند.
- کمک به تصمیمگیری آگاهانه والدین: اطلاعات حاصل از غربالگری به والدین کمک میکند با آگاهی بیشتر درباره ادامه مسیر بارداری تصمیم بگیرند. داشتن دادههای پزشکی دقیق، انتخابها را منطقیتر و مبتنی بر واقعیت میکند و از تصمیمگیریهای احساسی یا دیرهنگام جلوگیری میشود.
| مزیت | توضیح |
| تشخیص زودهنگام | شناسایی احتمال ناهنجاریهای کروموزومی در ابتدای بارداری |
| کاهش نگرانی | ایجاد اطمینان یا امکان پیگیری علمی در صورت ریسک |
| برنامهریزی پزشکی | امکان انجام بررسیها و مراقبتهای تکمیلی بهموقع |
| ارزیابی سلامت جنین | بررسی رشد، ضربان قلب و شاخصهای اولیه سلامت |
| تصمیمگیری آگاهانه | کمک به انتخابهای منطقی بر اساس دادههای پزشکی |
غربالگری سهماهه اول یک فرایند پیشگیرانه ارزشمند است که با تشخیص زودهنگام و اطلاعات دقیق، مسیر بارداری را ایمنتر و آگاهانهتر میکند. انجام بهموقع آن یعنی یک قدم جلوتر برای سلامت مادر و جنین.
محدودیتهای غربالگری سه ماهه اول
غربالگری سهماهه اول بارداری، با وجود ارزش تشخیصی بالا محدودیتهایی دارد که آگاهی از آنها برای تفسیر صحیح نتایج و تصمیمگیری آگاهانه ضروری است.
- غربالگری تشخیص قطعی محسوب نمیشود: مهمترین محدودیت غربالگری سهماهه اول این است که یک روش تشخیصی قطعی نیست، بلکه تنها میزان خطر را تخمین میزند. نتیجه «پرخطر» به معنای مبتلا بودن جنین نیست و نتیجه «کمخطر» نیز سلامت کامل را تضمین نمیکند. بنابراین این تست فقط مادران نیازمند بررسیهای تکمیلی مانند آمنیوسنتز یا CVS را شناسایی میکند و نمیتواند جایگزین روشهای تشخیصی قطعی شود.
- احتمال نتایج مثبت و منفی کاذب: در این روش احتمال بروز نتایج مثبت کاذب (اعلام خطر بالا در جنین سالم) و منفی کاذب (اعلام خطر پایین در جنین مبتلا) وجود دارد. این موضوع میتواند باعث اضطراب شدید والدین یا ایجاد اطمینان کاذب شود. عوامل متعددی مانند خطای اندازهگیری، تفاوتهای بیولوژیک و محدودیتهای آماری در بروز این نتایج نقش دارند.
- وابستگی زیاد به مهارت اپراتور: دقت بخش سونوگرافی غربالگری، بهویژه اندازهگیری ضخامت چین پشت گردن جنین (NT)، به مهارت و تجربه سونوگرافیست وابسته است. کوچکترین خطا در اندازهگیری میتواند نتیجه نهایی را تغییر دهد. بنابراین کیفیت تجهیزات و تخصص مرکز انجامدهنده تأثیر مستقیم بر اعتبار نتیجه دارد.
- محدود بودن دامنه ناهنجاریهای قابل بررسی: غربالگری سهماهه اول تنها برای برخی ناهنجاریهای کروموزومی شایع طراحی شده و قادر به شناسایی همه اختلالات ژنتیکی یا نقایص ساختاری جنین نیست. بسیاری از ناهنجاریهای آناتومیک یا بیماریهای ژنتیکی نادر در این مرحله قابل تشخیص نیستند و نیاز به بررسیهای بعدی دارند.
- تأثیر عوامل مادری بر نتیجه آزمایش: عواملی مانند سن مادر، وزن، دیابت، مصرف داروهای خاص، بارداری چندقلویی و حتی روش باردار شدن (مثلاً IVF) میتوانند نتایج آزمایش خون غربالگری را تحت تأثیر قرار دهند. در صورت در نظر نگرفتن این عوامل، احتمال خطا در محاسبه خطر افزایش مییابد.
غربالگری سهماهه اول فرآیندی ارزشمندی برای شناسایی بارداریهای پرخطر است، اما آگاهی از محدودیتهای آن به تفسیر درست نتایج و تصمیمگیری منطقی کمک میکند. بهترین رویکرد، استفاده از این غربالگری در کنار مشاوره پزشکی تخصصی و پیگیریهای تکمیلی در صورت نیاز است.
خطرات آزمایش غربالگری جنین
آزمایشهای غربالگری با هدف تشخیص زودهنگام بیماریها انجام میشوند، اما بیخطر مطلق نیستند. یکی از مهمترین خطرات، نتیجه مثبت کاذب است؛ یعنی فرد سالم به اشتباه بیمار تشخیص داده میشود و همین موضوع میتواند اضطراب شدید، انجام آزمایشهای تهاجمیتر و حتی درمانهای غیرضروری را به دنبال داشته باشد. از طرف دیگر، منفی کاذب هم ممکن است باعث ایجاد اطمینان کاذب و تأخیر در تشخیص واقعی بیماری شود.
همچنین برخی غربالگریها ممکن است به بیشتشخیصی منجر شوند؛ یعنی بیماریهایی شناسایی شوند که هرگز برای فرد مشکل جدی ایجاد نمیکردند، اما پس از تشخیص، روند درمان و استرس روانی شروع میشود. علاوه بر این، هزینههای مالی، عوارض احتمالی آزمایشهای تکمیلی و فشار روانی ناشی از انتظار برای نتیجه نیز از پیامدهایی هستند که باید پیش از انجام غربالگری به آنها توجه کرد.
آیا در آزمایش غربالگری سه ماه اول بارداری، جنسیت جنین تعیین میشود؟
در غربالگری سهماهه اول بارداری هدف اصلی بررسی احتمال ناهنجاریهای کروموزومی مانند سندرم داون است و به طور معمول برای تعیین جنسیت انجام نمیشود؛ با این حال اگر در سونوگرافی زاویه و موقعیت جنین مناسب باشد، گاهی پزشک میتواند حدس اولیهای درباره جنسیت بدهد، اما این تشخیص قطعی نیست و معمولاً در سونوگرافیهای بعدی با دقت بیشتری مشخص میشود.

هزینه آزمایش غربالگری جنین
هزینه آزمایشهای غربالگری (مانند غربالگری بارداری، سرطانها یا بیماریهای ژنتیکی) عدد ثابتی نیست و تحت تأثیر مجموعهای از عوامل علمی، فنی و خدماتی تعیین میشود. شناخت این عوامل به افراد کمک میکند انتخاب آگاهانهتری داشته باشند و بدانند چرا قیمتها بین مراکز مختلف متفاوت است.
- نوع آزمایش غربالگری: نوع آزمایشی که انجام میشود مهمترین عامل تعیینکننده هزینه است. برخی غربالگریها تنها شامل آزمایش خون ساده هستند، در حالی که بعضی دیگر ترکیبی از آزمایش خون، سونوگرافی تخصصی یا تحلیلهای ژنتیکی پیشرفته را در بر میگیرند. هرچه روش تشخیصی پیچیدهتر و حساستر باشد، تجهیزات پیشرفتهتر و زمان بررسی بیشتری نیاز دارد و در نتیجه هزینه افزایش مییابد.
- تکنولوژی و روش آزمایش: روشهای مدرن مانند تکنیکهای مولکولی یا آنالیزهای پیشرفته ژنتیکی دقت بالاتری دارند اما هزینه اجرای آنها بیشتر است. استفاده از دستگاههای جدید، کیتهای وارداتی یا نرمافزارهای تحلیل داده نیز هزینه نهایی را افزایش میدهد. در مقابل، روشهای سنتیتر معمولاً قیمت پایینتری دارند اما ممکن است دامنه بررسی محدودتری ارائه دهند.
- محل انجام آزمایش: آزمایشگاه یا مرکز درمانی محل انجام آزمایش نقش مهمی در تعیین هزینه دارد. مراکز خصوصی پیشرفته معمولاً خدمات سریعتر و امکانات تخصصیتر ارائه میدهند که در قیمت منعکس میشود. همچنین موقعیت جغرافیایی (شهرهای بزرگ یا مناطق خاص) میتواند بر هزینه خدمات آزمایشگاهی اثر بگذارد.
- پوشش بیمه درمانی: نوع بیمه و میزان پوشش آن میتواند بخش قابل توجهی از هزینه را کاهش دهد. برخی بیمهها بخش بزرگی از هزینه غربالگریهای ضروری را تقبل میکنند، در حالی که در نبود پوشش بیمهای یا در صورت محدود بودن تعهدات بیمه، فرد باید هزینه کامل آزمایش را پرداخت کند.
- زمان انجام آزمایش: در برخی موارد، زمان انجام غربالگری (مثلاً در بارداری یا بررسیهای دورهای) میتواند بر هزینه تأثیر بگذارد. آزمایشهایی که نیاز به بررسی فوری یا خدمات ویژه دارند معمولاً هزینه بیشتری دارند. همچنین تکرار آزمایش به دلیل نتایج مشکوک میتواند هزینه کلی را افزایش دهد.
هزینه آزمایش غربالگری نتیجه مجموعهای از عوامل علمی، خدماتی و مدیریتی است. آگاهی از این عوامل کمک میکند افراد با دیدی واقعبینانهتر تصمیم بگیرند و در کنار توجه به هزینه، کیفیت و دقت آزمایش را نیز در اولویت قرار دهند.
تعیین جنسیت در غربالگری
تعیین جنسیت در غربالگری بارداری معمولاً از طریق سونوگرافیهای روتین انجام میشود. در غربالگری سهماهه دوم، اگر موقعیت جنین مناسب باشد، پزشک میتواند با مشاهده اندام تناسلی، جنسیت را با دقت بالایی اعلام کند. البته این تشخیص وابسته به سن بارداری، مهارت سونوگرافیست و وضعیت قرارگیری جنین است.
در برخی موارد خاص، آزمایشهای ژنتیکی مانند تستهای غیرتهاجمی قبل از تولد (NIPT) نیز میتوانند جنسیت جنین را حتی زودتر مشخص کنند. این روشها بر اساس بررسی DNA جنینی در خون مادر انجام میشوند و علاوه بر تعیین جنسیت، برای ارزیابی برخی ناهنجاریهای کروموزومی نیز کاربرد دارند.
آزمایشات سلامت جنین
تستهای آزمایشگاهی، سلامت جنینها را از نظر اختلالات کروموزومی ۱۳، ۱۸ و ۲۱ مورد بررسی قرار میدهد. انواع تستهای آزمایشگاهی دارای حساسیتها و خصوصیتهای متفاوتی در بررسی سلامت جنین هستند. آزمایش بررسی سلامت جنین یا اولین آزمایش غربالگری سلامت جنین از هفته ۱۱ تا ۱۳ سن بارداری انجام میشود. در این آزمایشات دو مارکر آزمایشگاهی شامل free beta HCG و PAPP-A اندازه گیری میشود. این مارکرها، جنینهای مشکوک به تریزومی ۱۳، ۱۸ و ۲۱ را شناسایی میکند. انجام این تستها در حاملگیهای چندقلو از دقت کمتری برخوردار هستند.
حتما بخوانید: آی وی اف Ivf چیست؟ هر آنچه باید درباره ای وی اف بدانید
آزمایش غربالگری سه ماهه دوم
آزمایش غربالگری سه ماهه دوم یا Quad marker از انتهای هفته ۱۴ تا ۱۶ انجام میشود. انجام دیررس این تستها، احتمال خطای آزمایشگاهی را بیشتر میکند. چهار مارکر بیوشیمیایی در جریان خون مادر چک میشود که شامل inhibin A، HCG، آلفا فیتو پروتئین و استریول هستند. بههمیندلیل این تستها به تست Quad marker معروف هستند. بررسی نتایج این تستها احتمال تیریزومی ۱۸، سندروم داون و نواقص سیستم عصبی جنین را مشخص میکند.
تفسیر تستهای غربالگری جنین
تستهای غربالگری جنین شامل غربالگری مرحله اول و مرحله دوم قطعی نیستند. در صورت مثبت شدن این تستها، احتمال جنین ناهنجار مطرح میشود و سپس پزشک برای تایید این احتمال از تستهای غربالگری قطعی استفاده میکند. تستهای غربالگری قطعی شامل تست Cell Free DNA و آمنیو سنتز هستند.
تستهای قطعی تشخیص ناهنجاریهای جنین
نمونهگیری از پرزهای جفتی یا CVS یکی از تستهای قطعی تشخیص ناهنجاری جنین است. این آزمایش در سن بارداری ۸ تا۱۰ هفته انجام میشود. احتمال سقط جنین در روش CVS به مادر توضیح داده میشود. بهدلیل خطرات ناشی از این تستهای تهاجمی، نمیتوان از آنها بهعنوان روش غربالگری استفاده کرد. از جمله بیماریهایی که با این روش قابل تشخیص است، بررسی موارد تالاسمی ماژور در جنین حاصل از پدر و مادر دارای ژن تالاسمی مینور میباشد.
دومین روش قطعی بررسی ناهنجاریهای جنینی، تست آمنیوسنتز هست. آمنیوسنتز معمولاً در هفته ۱۴تا ۱۶ بارداری انجام میشود. روش کار به این ترتیب است که بعد از تعیین و تایید سلامت جنین و ضربان قلب با سوزن مخصوص از روی شکم، مقداری از مایع آمنیوتیک دورِ جنین داخل سرنگ جمعآوری میشود و برای بررسی ناهنجاریهای ژنتیکی و اختلالات متابولیک به آزمایشگاه فرستاده میشود. ارزش تشخیصی آمنیوسنتز در بررسی اختلالات ژنتیکی و متابولیک حدود ۹۵ درصد بوده و کاملترین و قطعیترین تست سلامت جنین به شمار میرود.
در سالهای اخیر تست DNA Cell Free نیز بهعنوان تست قطعی سلامت جنین و بطور انحصاری برای بررسی اختلالات ژنتیک معرفی شده است. روش انجام این تست به این ترتیب است که براساس ورود سلولهای جنینی از جریان خون جفتی مادری به جریان خون مادر، مقداری از خون مادر بهمنظور بررسی به آزمایشگاه فرستاده میشود. دقت این تست در بررسی اختلالات ژنتیک، بین ۹۰ تا ۹۹ درصد براساس کیتهای مورد استفاده و مورد اعتماد بودن آزمایشگاه مورد نظر اعلام میشود.
روشهای دیگری برای تست غربالگری ژنتیکی
از دیگر روشهای بررسی غربالگری و ناهنجاریهای جنینی، انجام سونوگرافیهای دقیق در زمان بارداری است. اولین نوبت انجام سونوگرافی برای تعیین ناهنجاری جنینی در سن بارداری ۱۱ تا ۱۳ هفته انجام میشود. در این زمان مهمترین معیار بررسی سلامت جنین، اندازهگیری ضخامت گردن جنین یا اصطلاحاً NT میباشد. ضخامت گردن جنین براساس سن بارداری متغیر است و نمودار سن بارداری و ضخامت گردن جنین، اگر از حد تعیین شده بالاتر باشد، باید تستهای سلامت جنین و تستهای قطعی بررسی ناهنجاریها در مورد جنین به عمل آید.
دومین مرحله انجام سونوگرافی جنین، سن بارداری ۱۸ تا ۲۰ هفته است. در این سن بارداری بهدلیل تشکیل کاملِ تمام اعضای جنینی و شکلگیری کامل عملکرد قلب و اعضای جنینی مختلف، یک سونوگرافی مجرب میتواند تا حد کاملی، اختلالات آناتومیک جنین مانند لب شکری، اختلالات قلبی، طول دست و پا و سایر موارد را به خوبی بررسی و گزارش نماید. در ضمن بهدلیل افزایش شیوع بیماریهای قلبی در اکثر خانمهای باردار، خانمهای بارداری که دارای سابقه ناهنجاری قلبی در گذشته بودند، مادرانی که بالای سن ۳۵ سال دارند و مادران دارای بیماری لوپوس توصیه میشود که حتماً انجام اکوکاردیوگرافی قلب جنین در سن بارداری ۱۸ تا ۲۰ هفته برای بررسی کامل جنین بهعمل آید.
حتما بخوانید: درمان سقط مکرر جنین
وقتی تست غربالگری مثبت شد، چه کاری انجام دهیم؟
همانطور که درمورد تستهای غربالگری جنین توضیح داده شد، مثبت شدن تست غربالگری جنین بهعنوان درگیری قطعی جنین نیست. بنابراین برای تایید تستهای غربالگری، انجام تستهایی مانند Cell Free DNA و CVS و آمنیوسنتز توصیه میشود.
علت اینکه چرا از ابتدا در مورد همه زنان باردار از تستهای قطعی استفاده نمیشود این است که بعضی از این تستها دارای عوارضی مانند سقط و زایمان زودرس هستند. در ضمن هزینه انجام این آزمایشات بهعنوان بالاست و بسیاری از زوجها به این دلیل از انجام این تستها امتناع میکنند.
گذشته برای بررسی DNA Cell Free از مادران باردار نمونه خونی تهیه شده و به خارج از کشور فرستاده میشد، ولی هم اکنون امکان انجام این تست داخل کشور نیز وجود دارد. تعرفه انجام تست حدود 4 میلیون تومان بوده وبرای بسیاری از زوجها انجام آن غیرممکن است. یکی از مهمترین مسائل در انجام این تست درصد سلولهای جنینی در جریان خون مادر میباشد که فتال فرکشن نامیده میشود. چنانچه درصد سلولهای جنینی داخل جریان خون مادر، کمتر از حد عادی باشد، آزمایش no signal اعلام میشود و باید این تست دوباره تکرار شود.
درصورتی که تست غربالگری مثبت ارزیابی شود یا جنین دچار ناهنجاری باشد، مادر باردار به کمیته پزشکی قانونی ارجاع داده میشود. در این کمیته، اجازه ختم بارداری به دلیل ایجاد معضلات مادری و جنینی داده میشود. در کشور ما اجازه ختم بارداری در سن بارداری 18 هفته و کمتر داده میشود. اگر ناهنجاریهای جنینی در سن بارداری بالاتر مشخص شود، امکان قانونی ارائه ختم بارداری امکانپذیر نیست و بسیاری از والدین در این موارد اقدام به سقط غیرقانونی میکنند.
نکات خاص در تستهای غربالگری جنین
1- در صورت انجام تستهای غربالگری جنین، بهتر است که آزمایشگاههای مناسب و باتجربه برای انجام ازمایشات تخصصی انتخاب شوند.
2- انجام تستهای مذکور در زمان مناسبی که به تشخیص پزشک میرسد، حتماً انجام شود. سونوگرافی غربالگری بهتر است توسط پزشک پریتانولوژیست یا رادیولوژیست متبحر در امور اختلالات جنینی انجام شود. گاهی بهتر است در موارد دشوار دو پزشک رادیولوژی، خانم باردار رو مورد بررسی قرار دهند. پزشکهای انجام دهنده تستهای غربالگری دارای certificate از موسسات معتبر مانند موسسه طب مادر و جنین از آمریکا هستند. نوع دستگاه سونوگرافی بهکار برده شده، در دقت بررسی جنین بسیار حائز اهمیت است.
3- روش ختم بارداری در خانم حامله دارای جنین ناهنجار تا حد امکان بنا به شرایط مادری مانند سوابق سزارین و وضعیت جنینی بهتر است که به روش زایمان طبیعی انجام شود. در سن حاملگی 18 هفته و پایینتر، اندازه جنین بسیار کوچک است. اگر قرار باشد به روش هیستروتومی یا برش روی رحم، جنین خارج شود؛ ممکن است رحم دچار آسیب شدیدی شده و حتی امکان باروری بعدی نیز از مادر سلب شود.
4- درصورتیکه مادر دارای سابقه سزارینهای متعدد باشد، جنین هیدروپیک دچار اِدِم فراوان شده و بافتهای بدنی شل و به صورت ادماتو در جنین دیده میشود که ممکن است در این موارد لازم به انجام سزارین باشد. بعداز اینکه ختم بارداری اعلام شد، بررسی احتمال چسبندگیهای اندومتر و بقایای جفتی در هفتههای بعد از ختم بارداری توصیه میشود.
سخن پایانی
غربالگری جنین فرآیندی مهم برای آگاهی زودهنگام از سلامت جنین است و به والدین کمک میکند تصمیمهای آگاهانه و آرامتری بگیرند. این فرایند با آزمایشهای خون مادر و سونوگرافیهای تخصصی انجام میشود و تنها به معنی تشخیص قطعی نیست، بلکه ارزیابی احتمالهاست. گفتوگو با پزشک، درک نتایج و حفظ آرامش، کلید عبور مطمئن از این مرحله مهم بارداری و تجربهای امنتر برای مادر و نوزاد خواهد بود. آگاهی بیشتر، اضطراب کمتر و انتخابهای مسئولانهتر برای آینده خانواده فراهم میکند همیشه. برای مشاوره تخصصی به سایت دکتر سروی مراجعه کنید.