ناباروری یکی از چالشهای بزرگ برای بسیاری از زوجهاست و میتواند موجب نگرانی، استرس و احساس ناامیدی شود. خوشبختانه پیشرفتهای علمی و تکنولوژی پزشکی مسیرهای جدیدی برای مقابله با این مشکل ارائه کردهاند. لقاح مصنوعی یکی از مهمترین روشهاست که با دقت علمی و مراقبت تخصصی، شانس بارداری را افزایش میدهد.
امروزه زوجهایی که مدتها تلاش کردهاند و نتیجه نگرفتهاند، میتوانند با روشهای مختلف لقاح مصنوعی امید به تشکیل خانواده را دوباره پیدا کنند. در این مقاله با انواع روشهای لقاح مصنوعی، مراحل هر روش و نکات کلیدی برای افزایش موفقیت آشنا میشویم.
لقاح مصنوعی چیست و چه زمانی توصیه میشود؟
لقاح مصنوعی به مجموعهای از تکنیکهای پزشکی گفته میشود که در آن اسپرم و تخمک در محیط کنترلشده ترکیب میشوند تا شانس باروری افزایش یابد. این روش زمانی توصیه میشود که احتمال بارداری طبیعی پایین باشد یا زوجها با مشکلاتی مواجه باشند که مانع بارداری میشود.
دلایل شایع استفاده از لقاح مصنوعی
- بسته بودن یا آسیب لولههای فالوپ
- کیفیت پایین یا تعداد کم اسپرم
- اختلال در تخمکگذاری
- بیماریها یا مشکلات رحمی
- ناباروری بدون علت مشخص
میزان موفقیت لقاح مصنوعی به عوامل مختلفی بستگی دارد. از جمله سن زن، کیفیت اسپرم، سلامت رحم و تجربه پزشک. زنان زیر ۳۵ سال اغلب شانس بالاتری دارند. همچنین رعایت سبک زندگی سالم، تغذیه مناسب و کاهش استرس میتواند تاثیر قابل توجهی بر نتیجه داشته باشد.
روشهای رایج لقاح مصنوعی در درمان ناباروری
روشهای لقاح مصنوعی برای رفع موانع موجود در مسیر باروری طراحی شدهاند. پزشک متخصص با بررسی آزمایشها، وضعیت هورمونی و سابقه پزشکی زوجها، بهترین روش را انتخاب میکند. روشهای اصلی شامل موارد زیر هستند:
- تلقیح داخل رحمی اسپرم (IUI)
- لقاح آزمایشگاهی (IVF)
- تزریق اسپرم به داخل تخمک (ICSI)
- انتقال جنین منجمد (FET)
- استفاده از تخمک یا اسپرم اهدایی
- رحم جایگزین (Surrogacy)
تلقیح داخل رحمی اسپرم (IUI)
IUI یکی از سادهترین و کمتهاجمیترین روشهای لقاح مصنوعی است. در این روش، اسپرم پس از شستشو و آمادهسازی، در زمان تخمکگذاری به طور مستقیم داخل رحم تزریق میشود تا شانس لقاح افزایش یابد.
مزایا:
- کمهزینه و ساده
- بدون نیاز به بیهوشی یا جراحی
- مناسب برای زوجهایی با ناباروری خفیف
میزان موفقیت: حدود ۱۰ تا ۲۰ درصد در هر سیکل، بستگی به سن، کیفیت اسپرم و سلامت رحم دارد.
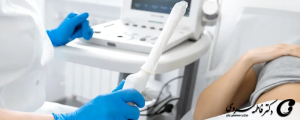
انتخاب دقیق زمان تخمکگذاری با کمک سونوگرافی و آزمایش خون حیاتی است. رعایت سبک زندگی سالم در این مرحله شانس موفقیت را افزایش میدهد.

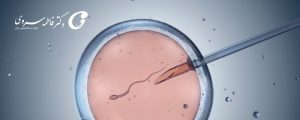
لقاح آزمایشگاهی (IVF)
IVF شناختهشدهترین روش لقاح مصنوعی است و برای انواع مشکلات ناباروری کاربرد دارد. در این روش، تخمدانها با دارو تحریک میشوند تا چند تخمک بالغ تولید شود، سپس تخمکها با اسپرم در محیط آزمایشگاه ترکیب شده و جنین حاصل به رحم منتقل میشود.
مراحل IVF:
در روش لقاح مصنوعی (IVF)، اولین مرحله تحریک تخمکگذاری با داروهای هورمونی است تا تخمدانها چند تخمک بالغ تولید کنند. این کار باعث افزایش شانس باروری میشود و رشد تخمکها با سونوگرافی و آزمایش خون به دقت کنترل میشود. زمانی که تخمکها آماده شدند، مرحله برداشت آغاز میشود؛ پزشک با استفاده از سوزن مخصوص و تحت بیحسی، تخمکها را از تخمدان خارج میکند. این تخمکها سپس به آزمایشگاه منتقل میشوند تا با اسپرم همسر یا اهداکننده ترکیب شوند و لقاح انجام شود. در محیط آزمایشگاه، جنینها تحت مراقبت دقیق رشد میکنند و بهترین آنها برای انتقال انتخاب میشوند. در مرحله نهایی، جنین سالم با دقت به رحم منتقل میشود تا لانهگزینی انجام شود. رعایت مراقبتهای پزشکی، تغذیه مناسب و کاهش استرس در این مرحله نقش مهمی در موفقیت لقاح مصنوعی دارد.
مزایا:
- مناسب برای اکثر مشکلات ناباروری
- امکان فریز جنین برای استفادههای بعدی
- درصد موفقیت بالا، مخصوصاً در زنان زیر ۳۵ سال
تزریق اسپرم به داخل تخمک (ICSI)
روش تزریق اسپرم به داخل تخمک (ICSI) یکی از پیشرفتهترین روشهای لقاح مصنوعی است که برای مردانی با اسپرم کمتحرک، ضعیف یا کمتعداد به کار میرود. در این روش، یک اسپرم سالم مستقیماً به داخل تخمک تزریق میشود تا احتمال باروری افزایش یابد. ICSI این امکان را فراهم میکند که حتی با تعداد بسیار کم اسپرم، لقاح انجام شود و برای مواردی مانند انسداد مجاری اسپرم یا وجود آنتیبادی گزینهای موثر است. میزان موفقیت این روش مشابه IVF است، اما در موارد ناباروری مردانه، شانس بارداری اغلب بیشتر خواهد بود.
تفاوت IVF و ICSI چیست؟
تفاوت اصلی بین روشهای لقاح مصنوعی (IVF) و ICSI در نحوه بارور شدن تخمک است. در IVF، تخمک بهطور طبیعی توسط اسپرم بارور میشود، اما در ICSI یک اسپرم سالم مستقیما به داخل تخمک تزریق میشود تا شانس لقاح افزایش یابد. این روش بهویژه برای مردانی که اسپرم کمتحرک، ضعیف یا کمتعداد دارند مناسب است. انتخاب بین این دو روش به کیفیت اسپرم، سن زن و شرایط باروری بستگی دارد و پزشک متخصص با بررسی دقیق آزمایشها و سابقه پزشکی زوج، بهترین گزینه را تعیین میکند تا شانس موفقیت لقاح مصنوعی حداکثر شود.
انتقال جنین منجمد (FET)
در روش انتقال جنین منجمد یا FET (Frozen Embryo Transfer)، از جنینهایی استفاده میشود که در طی سیکل قبلی IVF ایجاد و برای استفادههای بعدی فریز شدهاند. در این روش، پس از آمادهسازی رحم با داروهای هورمونی و اطمینان از شرایط مناسب لانهگزینی، جنینهای منجمد ذوب و به رحم منتقل میشوند.
مزایا
- کاهش هزینه و استرس نسبت به انجام یک سیکل جدید IVF
- امکان برنامهریزی دقیق زمان انتقال، متناسب با وضعیت جسمی و روحی مادر
- حفظ جنینهای سالم برای بارداریهای آینده یا در صورت عدم موفقیت سیکل قبلی
استفاده از تخمک یا اسپرم اهدایی
وقتی تخمک یا اسپرم زوج قابل استفاده نیست، میتوان از اهداکننده کمک گرفت. این روش با رعایت قوانین و اصول اخلاقی انجام میشود.
موارد استفاده:
- نارسایی زودرس تخمدان
- سن بالا
- فقدان یا کیفیت پایین اسپرم
- بیماریهای ژنتیکی قابل انتقال
- مشاوره روانی و پزشکی قبل از اقدام اهمیت بالایی دارد.
رحم جایگزین (Surrogacy)
در مواردی که رحم زن توانایی نگهداری جنین را ندارد یا بارداری ممکن است سلامت او را به خطر بیندازد، از روش رحم جایگزین استفاده میشود. در این روش، جنینی که از ترکیب تخمک و اسپرم والدین واقعی در آزمایشگاه بهوجود آمده است، در رحم زن داوطلب دیگری قرار داده میشود تا دوران بارداری را طی کند.
مزایا:
● ایجاد امکان بارداری برای زنانی که به دلایل پزشکی رحم سالم ندارند یا بارداری برایشان خطرناک است.
● نرخ موفقیت بالا، بهویژه زمانی که تخمک و اسپرم از والدین ژنتیکی سالم تهیه شود.
● فراهمکردن فرصت تجربه والد بودن برای زوجهایی که سایر روشها برایشان نتیجهبخش نبوده است.
عوامل موثر بر موفقیت لقاح مصنوعی
عوامل متعددی بر میزان موفقیت لقاح مصنوعی تاثیر میگذارند و آگاهی از آنها میتواند به بهبود نتیجه درمان کمک کند:
- سن مادر: هرچه سن بالاتر میرود، کیفیت و تعداد تخمکها کاهش مییابد و احتمال بارداری کمتر میشود.
- سلامت اسپرم: شکل طبیعی، تحرک مناسب و تعداد کافی اسپرم از عوامل کلیدی در موفقیت لقاح هستند.
- وضعیت رحم و تعادل هورمونی: رحم سالم و تنظیم مناسب هورمونها محیطی مطلوب برای لانهگزینی جنین فراهم میکند.
- سبک زندگی: تغذیه متعادل، خواب کافی، ورزش ملایم و کاهش استرس میتواند بهطور چشمگیری بر نتیجه درمان تاثیر مثبت بگذارد.
مراقبتهای بعد از لقاح مصنوعی
دوره پس از انجام لقاح مصنوعی (IUI یا IVF) اهمیت زیادی در موفقیت درمان دارد. رعایت نکات زیر میتواند به بهبود شرایط بدن و افزایش احتمال بارداری کمک کند:
- استراحت کافی: در روزهای ابتدایی پس از انجام لقاح، استراحت نسبی و پرهیز از فعالیتهای سنگین یا حرکات ناگهانی ضروری است.
- مصرف منظم داروها: داروهای تجویزشده توسط پزشک (مانند پروژسترون یا داروهای تثبیت تخمکگذاری) برای آمادهسازی رحم و حمایت از لانهگزینی حیاتی هستند.
- تغذیه مقوی و سالم: مصرف غذاهای غنی از پروتئین، میوههای تازه، سبزیجات و مایعات کافی، به تقویت بدن و حفظ تعادل هورمونی کمک میکند.
- کاهش استرس و حفظ آرامش ذهنی: اضطراب میتواند بر عملکرد هورمونها اثر منفی بگذارد، بنابراین بهتر است با تنفس عمیق، مدیتیشن یا پیادهروی سبک، ذهن خود را آرام کنید.
نتیجهگیری
لقاح مصنوعی امروز دیگر نهتنها یک روش درمانی، بلکه نوری از امید برای زوجهایی است که سالها با چالش ناباروری دستوپنجه نرم کردهاند. پیشرفت علم و فناوری، مسیرهای متفاوتی مانند IUI ،IVF ،ICSI ،FET، استفاده از تخمک یا اسپرم اهدایی و رحم جایگزین را پیش روی زوجها قرار داده است تا هر فرد، متناسب با شرایط جسمی و هورمونی خود، بتواند راهی مطمئن برای تجربهی بارداری بیابد.
موفقیت این مسیر تنها به تکنیکهای پزشکی وابسته نیست؛ بلکه ترکیبی از انتخاب روش مناسب، پیگیری منظم درمان، رعایت مراقبتهای بعد از لقاح، تغذیه سالم و آرامش روانی است. نقش پزشک متخصص در این میان بسیار مهم است. در این مسیر پر از امید، دکتر فاطمه سروی با دانش روز، تجربه ارزشمند و نگاهی دلسوزانه، همراه مطمئن شماست تا آرزوی فرزندآوری، از یک رؤیا به واقعیتی زیبا و شیرین تبدیل شود.
سوالات رایج درباره لقاح مصنوعی
1.آیا لقاح مصنوعی درد دارد؟
بیشتر مراحل بدون درد هستند و برداشت تخمک ممکن است کمی ناراحتی ایجاد کند. پزشک با بیحسی یا داروهای سبک، این مرحله را راحتتر میکند.
2.چند بار میتوان لقاح مصنوعی انجام داد؟
بسته به وضعیت تخمدان و سلامت جسمی، اغلب تا ۳–۴ سیکل قابل انجام است.
3.آیا احتمال دوقلوزایی وجود دارد؟
بله، بهویژه در روش IVF و زمانی که چند جنین همزمان منتقل میشوند.