آی وی اف (IVF – لقاح آزمایشگاهی يا لقاح خارج رحمي) نوعی تکنولوژی برای تولید مثل میباشد. این تکنولوژی دربرگیرنده بازیابی تخمک ها از تخمدان های زن و رشد آنها با اسپرم می باشدناباروری یک مشکل بسیار شایع به شمار می رود حدود بیست درصد از زوجین از ان رنج می برند. به طور کلی، علل ناباروری ۴۰ درصد مربوط به زن و ۴۰ درصد مربوط به مرد است. و ناگفته نماند که ۲۰ درصد ترکیبی از هر دو عامل مردانه و زنانه است. حدودا ده درصد از زوجین نابارور متقاضی انجام لقاح ازمایشگاهی ازمایشگاهی یا آی وی اف (IVF) هستند. در بعضی از علل ناباروری، ای وی اف اولین خط درمان به شمار می اید. و در بعضی موارد در صورت شکست درمان های اولیه شامل تحریک تخمک گذاری و ای یو ای روش ای وی اف انتخاب می شود.
پروسهی درمان های کمک باروری به دلیل پیچیده بودن روش درمان، استفاده از داروهای تزریقی، نیاز به جراحی و هزینه زیاد برای زوجین نابارور یک فرآیندی استرسزا می باشد. اما با داشتن اطلاعات کافی در خصوص چگونگی مراحل، عوارض و خطرات جانبی درمان میتوان مسیر را هموار و آسان کرد.
آی وی اف چیست؟ تمام آنچه باید درباره آن بدانید
در این مبحث سعی داریم با توضیحات کافی در مورد روش انجام ای وی اف و مراقبت های خاص حین انجام پروسه درمان در جهت کاهش استرس و درمان موفق در زوجین یاریگر ایشان باشیم.ای وی اف یکی از شناخته شده ترین انواع فن آوری کمک باروری است. ای وی اف با استفاده از ترکیبی از داروها و روشهای جراحی برای کمک به اسپرم در باروری تخمک و همچنین به کاشت تخمک بارور در رحم شما کمک می کند.
ابتدا دارویی مصرف می کنید که چندین تخمک شما را بالغ و آماده لقاح می کند. سپس پزشک تخمها را از بدن شما خارج کرده و در آزمایشگاه با اسپرم مخلوط می کند تا به اسپرم کمک کند تخمها بارور شود. سپس آنها 1 یا چند تخمک بارور شده (جنین) را مستقیماً وارد رحم شما می کنند. اگر هر یک از جنین ها در پوشش رحم شما کاشته شود، بارداری اتفاق می افتد. ای وی اف مراحل زیادی دارد و تکمیل کل مراحل چندین ماه طول می کشد. گاهی اوقات در اولین تلاش موثر است، اما بسیاری از افراد برای باردار شدن به بیش از یک دوره آی وی اف نیاز دارند. در صورت بروز مشکلات باروری، آی وی اف قطعاً شانس بارداری شما را افزایش می دهد، اما هیچ تضمینی وجود ندارد – بدن همه متفاوت است و IVF برای همه مفید نخواهد بود.
حتما بخوانید: بهترین دکتر درمان نازایی
چه مشکلاتی را می توان با روش آی وی اف یا لقاح آزمایشگاهی درمان کرد:
1-آندومتریوز
2-ناباروری با علت مردانه
3-انسداد لولههای فالوپ
4-اختلالات تخمکگذاری
5-عدم توانایی اسپرم در نفوذ یا زنده ماندن در مخاط دهانه رحم
6-عدم کیفیت تخمک
7-بیماری ژنتیکی مادر یا پدر
8-مشکل باروری با علت ناشناخته
9- ذخیره تخمک
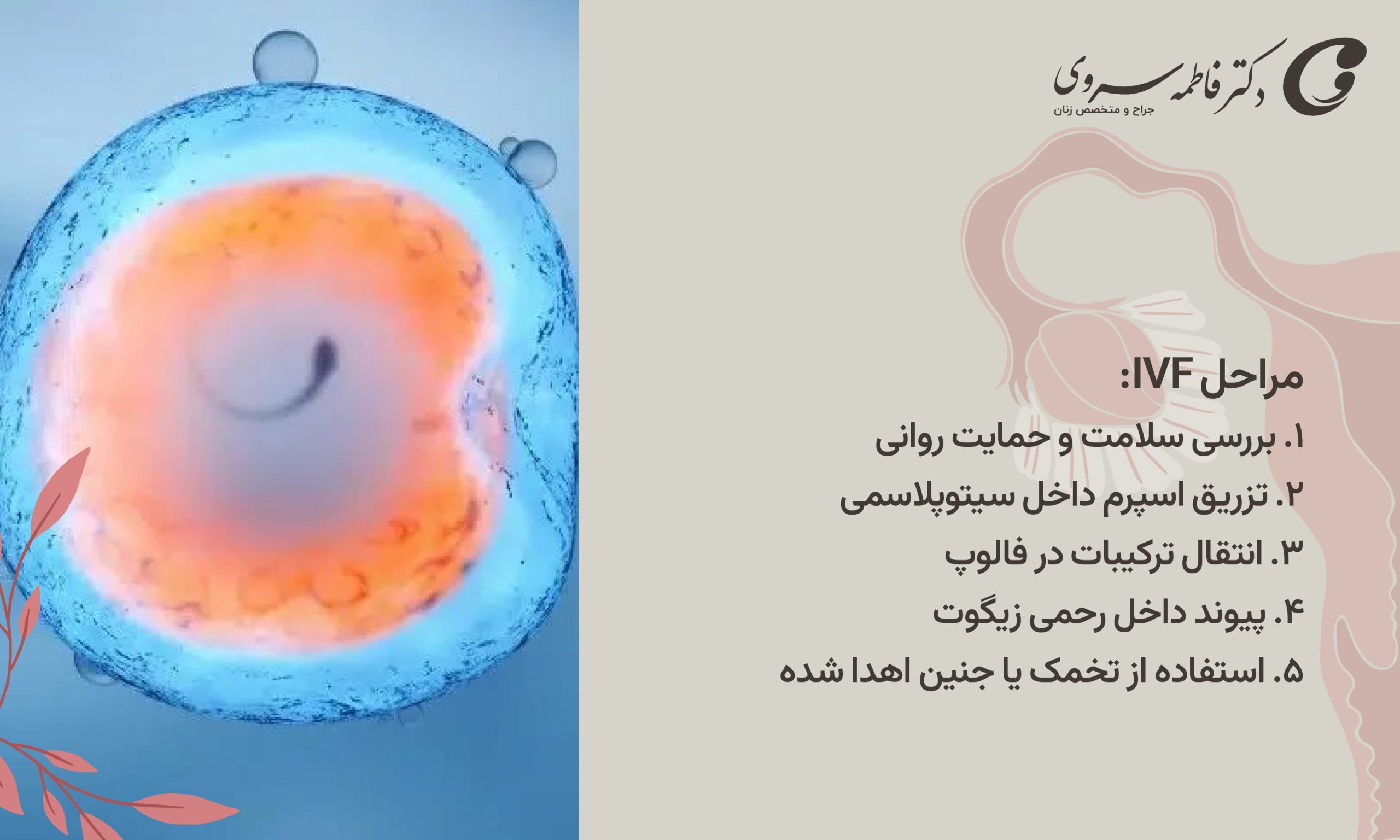
مراحل ای وی اف چیست؟
اولین مرحله در شروع سیکل درمانی آی وی اف بررسی سلامت عمومی در زوجین و سپس استفاده از حضور یک روانشناس بالینی برای کمک به استرس روحی زوجین می باشد. در صورتی که استفاده از تخمک یا جنین اهدایی مورد تظر باشد یا نیاز به رحم جایگزین وجود داشته حضور روان درمانگر بسیار احساس می شود.
تزریق اسپرم داخل سیتوپلاسمی
تزریق اسپرم به سیتوپلاسم تخمک. در این روش تخمک با یک اسپرم نر منفرد در یک ظرف آزمایشگاهی ترکیب می شود. پس از لقاح ، جنین حاصل در رحم زن قرار می گیرد.
انتقال ترکیبات در فالوپ
تخمک و اسپرم در آزمایشگاه ترکیب شده و سپس با جراحی لاپاراسکوپی به لولههای رحمی تزریق میشوند. باروری در بدن اتفاق می افتد و جنین بهطور طبیعی در رحم کاشته میشود.
پیوند داخل رحمی زیگوت
در این روش، مانند GIFT، تخمک زن و اسپرم مرد در آزمایشگاه ترکیب میشوند و از طریق جراحی در لوله رحمی قرار میگیرند. اما مانند IVF، پزشک سپس جنین را وارد رحم میکند شکم لقاح آزمایشگاهی.
تخم یا جنین اهدا کنید
اگر یک زن نتواند با تخمکهای خود باردار شود، تخمک اهدایی زن دیگری با اسپرم همسرش ترکیب میشود. (در کشور ما، اتحادیه بین زن اهدا کننده تخمک و مرد قانونی) و در رحم جنین. اولین زن قرار میگیرد.
حتما بخوانید: تقویت قبل از ای وی اف، شانستان را افزایش دهید
روند درمان ای وی اف (IVF)
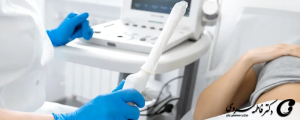
هنگامی که چرخه قاعدگی مادر در شرف شروع بود، به او داروهای باروری داده شد تا تخمک ها را آزاد کند تا چندین تخمک بالغ آزاد شود (معمولاً هر ماه یک تخمک). گاهی اوقات ممکن است مجبور شود از تخمک استفاده کند تا از ترشح زودرس جلوگیری کند. این یک هورمون مصنوعی است. مادر باید مرتباً به پزشک مراجعه کند تا سطح هورمون خون خود را بررسی کند و زمان رسیدن تخمک ها را بررسی کند. هنگامی که تخمک رسیده است ، پزشک یک سوزن نازک را از طریق دیواره واژن وارد تخمدان می کند (تحت بیهوشی). او تخمک را بیرون آورد. (ممکن است سونوگرافی برای تعیین محل تخمک انجام شود.) در مرحله بعدی ، پزشک تخمک را با اسپرم شریک زندگی در یک ظرف آزمایشگاهی مخلوط می کند.
آمپول آی وی اف چیست؟
آمپولهای آیویاف داروهایی هستند که در فرایند لقاح آزمایشگاهی (IVF) برای تحریک تخمدانها و افزایش تعداد تخمکهای بالغ استفاده میشوند. این داروها معمولاً حاوی هورمونهایی مثل FSH یا hMG هستند که به بدن کمک میکنند در یک چرخه، چند تخمک آماده باروری تولید کند؛ چیزی که شانس موفقیت درمان ناباروری را بالا میبرد.
پس از تزریق این آمپولها و رشد فولیکولها، پزشک تخمکها را جمعآوری کرده و در آزمایشگاه با اسپرم ترکیب میکند تا جنین تشکیل شود. نوع دارو، دوز و مدت تزریق برای هر فرد متفاوت است و کاملاً تحت نظر متخصص تعیین میشود تا بیشترین اثر و کمترین عارضه ایجاد شود.
مدت زمان روند درمانی ای وی اف
بعد از دو تا پنج روز ، هر تخمک بارور شده یک گلوله سلول تشکیل می دهد که “عمل لقاح” یا جنین نامیده می شود. سپس پزشک 2-4 از این جنین ها را از طریق کاتتر باریک از طریق دهانه رحم وارد رحم می کند. (اگر جنین بیشتری تشکیل شود ، اگر آن بخش از IVF از کار افتاد ، آنها را برای استفاده بعدی منجمد کنید.) اگر درمان موفقیت آمیز باشد ، جنین در دیواره رحم کاشته می شود و به رشد جنین ادامه می دهد که منجر به تولد نوزاد خواهد شد.
در 02 تا 04 درصد زنان باردار آلوده به HIV ، چندین جنین کاشته شده و چندین زایمان انجام شده است.
دو هفته پس از قرارگیری جنین در رحم ، مادر می تواند با انجام آزمایش خون بارداری موفقیت کاشت را تأیید کند.
اقدامات قبل از انجام IVF چیست؟
IVF یا لقاح آزمایشگاهی یکی از پیشرفتهترین روشهای درمان ناباروری است که موفقیت آن تا حد زیادی به آمادگی جسمی، روحی و پزشکی زوجین قبل از شروع درمان بستگی دارد. اقدامات قبل از IVF نقش تعیینکنندهای در افزایش شانس بارداری سالم، کاهش عوارض احتمالی و بهبود کیفیت جنینها دارند. رعایت این مراحل نهتنها بدن را برای فرآیند درمان آماده میکند، بلکه باعث میشود زوجین با آگاهی و آرامش بیشتری وارد این مسیر حساس شوند.
انجام آزمایشهای کامل هورمونی و خون
پیش از IVF، آزمایشهای خون و هورمونی برای بررسی وضعیت تخمدانها، سطح هورمونها، ذخیره تخمدانی و سلامت عمومی بدن انجام میشود. این آزمایشها به پزشک کمک میکند تا پروتکل دارویی مناسب را انتخاب کند و دوز داروها را بهدرستی تنظیم نماید. همچنین بررسی بیماریهایی مانند کمخونی، اختلالات تیروئید و عفونتها در این مرحله اهمیت زیادی دارد.
بررسی دقیق وضعیت رحم و تخمدانها
سونوگرافی واژینال، هیستروسکوپی یا هیستروسالپنگوگرافی از جمله روشهایی هستند که برای بررسی سلامت رحم و تخمدانها انجام میشوند. این بررسیها وجود فیبروم، پولیپ، کیست یا ناهنجاریهای رحمی را مشخص میکنند. رحم سالم و آماده، نقش کلیدی در لانهگزینی موفق جنین دارد و هرگونه مشکل احتمالی باید پیش از IVF درمان شود.
ارزیابی و آزمایش اسپرم مرد
سلامت اسپرم بهاندازه سلامت تخمک در موفقیت IVF مؤثر است. آزمایش آنالیز اسپرم برای بررسی تعداد، تحرک و شکل اسپرمها انجام میشود. در صورت وجود ضعف یا اختلال، پزشک ممکن است مکملها، تغییر سبک زندگی یا روشهای کمکباروری خاص مانند ICSI را پیشنهاد دهد تا شانس لقاح افزایش یابد.
اصلاح سبک زندگی و تغذیه
قبل از شروع IVF، اصلاح سبک زندگی اهمیت زیادی دارد. ترک سیگار، الکل و مواد مخدر، داشتن خواب کافی و کاهش استرس میتواند کیفیت تخمک و اسپرم را بهطور چشمگیری بهبود دهد. تغذیه سالم شامل مصرف میوهها، سبزیجات، پروتئین باکیفیت و چربیهای مفید نیز بدن را برای پاسخ بهتر به داروهای تحریک تخمکگذاری آماده میکند.
مصرف مکملها و ویتامینهای تجویزشده
پزشک ممکن است مکملهایی مانند اسید فولیک، ویتامین D، امگا ۳ یا آنتیاکسیدانها را قبل از IVF تجویز کند. این مکملها به بهبود کیفیت تخمک و اسپرم، کاهش ناهنجاریهای ژنتیکی و افزایش شانس بارداری سالم کمک میکنند. مصرف خودسرانه مکملها توصیه نمیشود و باید حتماً تحت نظر پزشک باشد.

آزمایشهای ضروری قبل از انجام آی وی اف
آیویاف (IVF) یکی از پیشرفتهترین و مؤثرترین روشهای درمان ناباروری است، اما موفقیت آن تا حد زیادی به آمادگی جسمی زن و مرد بستگی دارد. این آزمایشها نقش مهمی در افزایش شانس بارداری سالم و کاهش خطرات احتمالی دارند.
- آزمایش هورمونی زن: این آزمایشها برای بررسی عملکرد تخمدانها و ذخیره تخمک انجام میشوند. هورمون AMH اطلاعات دقیقی درباره تعداد و کیفیت تخمکها ارائه میدهد و FSH و LH نشاندهنده پاسخ تخمدان به تحریک دارویی هستند. نتایج این آزمایشها به پزشک کمک میکند دوز داروها و شانس موفقیت IVF را دقیقتر تعیین کند.
- آزمایش تیروئید: عملکرد نامناسب تیروئید میتواند باعث اختلال در تخمکگذاری، لانهگزینی جنین و حتی سقط جنین شود. بررسی هورمونهای تیروئیدی قبل از IVF بسیار مهم است، زیرا تعادل این هورمونها نقش کلیدی در بارداری سالم دارد و در صورت وجود مشکل، باید پیش از شروع درمان اصلاح شود.
- آزمایش پرولاکتین: بالا بودن هورمون پرولاکتین میتواند مانع تخمکگذاری طبیعی شود. این آزمایش بهویژه در زنانی که قاعدگی نامنظم دارند یا سابقه ترشح شیر غیرطبیعی دارند اهمیت زیادی دارد و کنترل آن میتواند شانس موفقیت آیویاف را افزایش دهد.
- آزمایشهای عفونی: این آزمایشها برای حفظ سلامت مادر، جنین و تیم درمانی انجام میشوند. وجود بیماریهای عفونی فعال میتواند روند IVF را به تعویق بیندازد یا نیاز به اقدامات درمانی خاص داشته باشد. تشخیص زودهنگام، از انتقال بیماری به جنین جلوگیری میکند.
- آزمایش گروه خونی و Rh: دانستن گروه خونی و Rh بهویژه برای پیشگیری از ناسازگاری Rh بین مادر و جنین اهمیت دارد. در صورت Rh منفی بودن مادر، اقدامات پیشگیرانه لازم انجام میشود تا از مشکلات بارداری در آینده جلوگیری شود.
آزمایشهای قبل از آیویاف، پایه و اساس یک درمان موفق هستند و انجام دقیق آنها میتواند شانس بارداری سالم را بهطور قابلتوجهی افزایش دهد. آگاهی، صبوری و همکاری با پزشک متخصص در این مرحله، مسیر رسیدن به آرزوی فرزندآوری را هموارتر و مطمئنتر میکند.
تعداد تخمک مناسب برای ای وی اف چقدر است؟
در فرآیند IVF معمولاً بین ۸ تا ۱۵ تخمک بالغ بهعنوان تعداد مناسب در نظر گرفته میشود، چون این بازه تعادل خوبی بین شانس موفقیت و ایمنی مادر ایجاد میکند؛ تعداد کمتر از این ممکن است شانس تشکیل جنینهای باکیفیت را کاهش دهد و تعداد خیلی بالا هم میتواند خطر عوارضی مثل تحریک بیشازحد تخمدانها را افزایش دهد. البته باید توجه داشت که کیفیت تخمکها از تعداد آنها مهمتر است و سن، ذخیره تخمدان و شرایط فردی هر زن نقش تعیینکنندهای در نتیجه نهایی IVF دارد.
آیویاف مناسب چه کسانی است؟
آیویاف یا لقاح آزمایشگاهی برای زوجهایی بهکار میرود که بهدلیل مشکلاتی مانند انسداد یا آسیب لولههای رحمی، اختلالات شدید تخمکگذاری، کاهش کیفیت یا تعداد اسپرم، اندومتریوز، ناباروری با علت نامشخص یا بالا رفتن سن باروری موفق به بارداری طبیعی نمیشوند؛ همچنین این روش برای افرادی که چندین بار درمانهای سادهتر ناباروری را بدون نتیجه انجام دادهاند یا نیاز به بررسی ژنتیکی جنین پیش از بارداری دارند، گزینهای مؤثر و کمککننده محسوب میشود.
حتما بخوانید: هزینه عمل آی وی اف در سال جاری
خطرات احتمالی انجام آیویاف
آیویاف یا لقاح آزمایشگاهی یکی از پیشرفتهترین و مؤثرترین روشهای درمان ناباروری است که به بسیاری از زوجها کمک کرده تا صاحب فرزند شوند. با این حال، مانند هر مداخله پزشکی دیگر، این روش نیز میتواند با خطرات و عوارضی همراه باشد. آگاهی از این خطرات به زوجها کمک میکند با دیدی واقعبینانه و آمادگی بیشتر وارد این مسیر شوند.
سندرم تحریک بیشازحد تخمدان (OHSS)
در فرآیند آیویاف، برای افزایش شانس بارداری، تخمدانها با داروهای هورمونی تحریک میشوند. در برخی موارد، بدن واکنش شدیدی نشان میدهد و سندرم تحریک بیشازحد تخمدان ایجاد میشود که میتواند باعث درد شکم، نفخ، تهوع و حتی تجمع مایع در شکم و قفسه سینه شود. اگرچه اغلب موارد خفیف است، اما در شکل شدید نیاز به مراقبت پزشکی دارد.
بارداری چندقلویی
انتقال بیش از یک جنین به رحم برای افزایش شانس موفقیت انجام میشود، اما این کار احتمال بارداری چندقلویی را بالا میبرد. بارداری چندقلویی با خطراتی مانند زایمان زودرس، وزن کم نوزادان هنگام تولد و فشار بیشتر بر بدن مادر همراه است و نیاز به مراقبتهای ویژه دارد.
بارداری خارج از رحم
در آیویاف نیز احتمال لانهگزینی جنین در خارج از رحم، بهویژه در لولههای فالوپ، وجود دارد. بارداری خارج از رحم یک وضعیت خطرناک است که در صورت تشخیص دیرهنگام میتواند سلامت مادر را تهدید کند و نیاز به مداخله فوری پزشکی دارد.
سقط جنین
احتمال سقط جنین در بارداریهای حاصل از آیویاف کاملاً از بین نمیرود و مشابه بارداری طبیعی، بهویژه با افزایش سن مادر، میتواند رخ دهد. عوامل ژنتیکی، کیفیت جنین و شرایط جسمی مادر در این موضوع نقش مهمی دارند.
عوارض ناشی از اقدامات پزشکی
استخراج تخمک و انتقال جنین روشهایی تهاجمی محسوب میشوند و ممکن است با عوارضی مانند خونریزی، عفونت یا آسیب خفیف به بافتهای اطراف همراه باشند. هرچند این عوارض نادر هستند، اما بهطور کامل قابل چشمپوشی نیستند.
فشارهای روحی و روانی
فرآیند آیویاف میتواند از نظر روحی بسیار چالشبرانگیز باشد. استرس ناشی از انتظار نتیجه، شکستهای احتمالی و فشارهای عاطفی میتواند باعث اضطراب، افسردگی یا تنش در روابط زوجین شود.
آیویاف فرصتی ارزشمند برای تحقق آرزوی فرزندآوری است، اما تصمیمگیری درباره آن باید با آگاهی کامل از مزایا و خطرات احتمالی انجام شود. مشاوره دقیق با پزشک متخصص و آمادگی جسمی و روانی، نقش مهمی در کاهش عوارض و افزایش رضایت از این مسیر درمانی دارد.
بعد از آیویاف ناموفق چه کنیم؟
بعد از آیویاف ناموفق، قبل از هر تصمیمی لازم است به خودتان زمان بدهید تا فشار روحی و استرس این تجربه کاهش پیدا کند. گفتوگو با پزشک برای بررسی دلایل احتمالی شکست، انجام آزمایشهای تکمیلی و اصلاح پروتکل درمانی قدم بعدی است.
همزمان رسیدگی به سلامت روان، حمایت عاطفی همسر و اطرافیان و در صورت نیاز مشاوره تخصصی میتواند نقش مهمی در آمادگی برای ادامه مسیر داشته باشد. شکست در آیویاف پایان راه نیست و با بررسی دقیق و برنامهریزی جدید، شانس موفقیت در دفعات بعدی همچنان وجود دارد.
تفاوت بچههای آیویاف و طبیعی
بچههای حاصل از آیویاف (IVF) از نظر ویژگیهای ظاهری، هوش، احساسات و تواناییهای فردی تفاوت ذاتی و مشخصی با بچههای بارداری طبیعی ندارند. تفاوت اصلی فقط در نحوه لقاح است؛ در آیویاف، لقاح تخمک و اسپرم در محیط آزمایشگاه انجام میشود و سپس جنین به رحم منتقل میگردد، در حالی که در بارداری طبیعی این فرایند در بدن مادر اتفاق میافتد. پس از لانهگزینی، رشد جنین در هر دو روش تقریباً یکسان است و عوامل ژنتیکی پدر و مادر نقش اصلی را ایفا میکنند.
با این حال، برخی پژوهشها نشان میدهند که بارداریهای آیویاف ممکن است کمی بیشتر تحت نظارت پزشکی باشند و در مواردی احتمال تولد زودرس یا وزن کمتر نوزاد اندکی افزایش یابد، که این موضوع بیشتر به شرایط والدین و سن مادر مربوط است تا خود روش آیویاف. در مجموع، بیشتر کودکانی که از طریق آیویاف به دنیا میآیند، زندگی کاملاً سالم و طبیعی دارند و تفاوت معناداری با سایر کودکان احساس نمیشود؛ آنچه اهمیت دارد مراقبتهای دوران بارداری، سبک زندگی والدین و محیط رشد کودک است.
مراقبت های قبل و بعد از ای وی اف
لقاح آزمایشگاهی (IVF) یکی از پیشرفتهترین روشهای درمان ناباروری است که با ترکیبی از داروها، روشهای آزمایشگاهی و مراقبتهای پزشکی، شانس بارداری را افزایش میدهد. موفقیت این روش تا حد زیادی به رعایت دقیق مراقبتهای قبل و بعد از IVF بستگی دارد، زیرا بدن و ذهن مادر باید در بهترین شرایط برای پذیرش جنین آماده باشند.
مراقبتهای قبل از IVF
- ارزیابی کامل پزشکی: قبل از شروع IVF، لازم است تمام آزمایشها و بررسیهای پزشکی شامل تستهای هورمونی، سونوگرافی تخمدان و بررسی وضعیت رحم انجام شود تا مشکلات احتمالی شناسایی و درمان شوند.
- رژیم غذایی سالم: مصرف مواد مغذی، میوه و سبزیجات تازه، پروتئینهای سالم و کاهش غذاهای فرآوریشده و پرچرب میتواند کیفیت تخمک و اسپرم را بهبود دهد و بدن را برای درمان آماده کند.
- کنترل استرس و آرامش ذهنی: استرس تعادل هورمونی را مختل میکند؛ تمرینات مدیتیشن، یوگا یا مشاوره روانشناسی میتواند آرامش روانی مادر را افزایش دهد.
- قطع برخی داروها و عادات: پزشک ممکن است توصیه کند برخی داروها، مکملها یا مصرف سیگار و الکل قبل از IVF قطع شود تا اثرات منفی روی تخمک، اسپرم و رحم کاهش یابد.
مراقبتهای بعد از IVF
- استراحت و مراقبت فیزیکی: پس از انتقال جنین، استراحت کافی و پرهیز از فعالیتهای سنگین ضروری است تا رحم بهترین شرایط را برای لانهگزینی داشته باشد.
- رژیم غذایی مناسب: ادامه مصرف غذاهای سالم و مصرف مایعات کافی به حفظ سلامت مادر و تقویت بدن برای پشتیبانی از جنین کمک میکند.
- مصرف داروهای تجویز شده: هورمونها و داروهای تجویزی برای تثبیت بارداری باید طبق دستور پزشک بهطور منظم مصرف شوند.
- پیگیری پزشکی منظم: انجام سونوگرافی و آزمایشهای دورهای به تشخیص موفقیتآمیز بودن IVF و سلامت جنین کمک میکند.
رعایت مراقبتهای قبل و بعد از IVF نه تنها شانس موفقیت بارداری را افزایش میدهد، بلکه سلامت جسم و روان مادر را نیز تضمین میکند. توجه به تغذیه، آرامش ذهنی و پیگیری پزشکی منظم، گامهای کلیدی برای تجربهای موفق و سالم در مسیر IVF هستند.
علائم پس از انجام IVF
پس از انجام IVF، بدن زنان ممکن است واکنشهای متنوعی را تجربه کند که ناشی از تغییرات هورمونی، داروهای مصرفی و خود فرآیند درمان است. شناخت این علائم به شما کمک میکند تا بهتر بتوانید تغییرات بدنتان را دنبال کرده و در صورت نیاز با پزشک مشورت کنید.
- لکهبینی یا خونریزی سبک: لکهبینی یا خونریزی سبک ممکن است چند روز پس از انتقال جنین رخ دهد و معمولاً ناشی از تحریک هورمونی یا جایگیری جنین در رحم است. این حالت معمولاً طبیعی بوده اما اگر خونریزی شدید یا دردناک شود، باید فوراً به پزشک اطلاع دهید.
- گرفتگی و درد خفیف شکم: گرفتگیهای خفیف یا احساس فشار در ناحیه شکم شبیه به دردهای قاعدگی طبیعی بوده و اغلب به دلیل تغییرات هورمونی و آمادهسازی رحم برای پذیرش جنین ایجاد میشود. این درد معمولاً کوتاهمدت و غیرشدید است.
- حساسیت و تورم سینهها: هورمونهای مصرفی پس از IVF باعث افزایش حساسیت، تورم یا سنگینی سینهها میشوند. این تغییرات میتواند ناراحتکننده باشد اما معمولاً موقتی و نشانه فعالیت هورمونی مناسب بدن است.
- خستگی و بیحالی: تغییرات هورمونی و استرس روانی مرتبط با فرآیند IVF میتواند باعث خستگی غیرعادی و بیحالی شود. استراحت کافی، تغذیه مناسب و مدیریت استرس به کاهش این علائم کمک میکند.
- حالت تهوع و تغییر اشتها: برخی زنان پس از IVF ممکن است دچار تهوع، تغییرات اشتها یا حتی نفخ شوند. این حالت اغلب ناشی از هورمونهای پروژسترون و استروژن بوده و معمولاً کوتاهمدت است.
- تغییرات خلقی و اضطراب: تغییرات هورمونی میتواند منجر به نوسانات خلقی، تحریکپذیری یا اضطراب شود. این احساسات طبیعی هستند اما در صورت شدید بودن یا تداوم، گفتگو با پزشک یا مشاور روانشناسی مفید خواهد بود.
شناخت علائم پس از IVF کمک میکند تا با آگاهی بیشتری این دوران حساس را سپری کرده و در صورت هر علامت غیرعادی، به موقع اقدام کنید. بدن هر زن واکنش منحصر به فردی دارد، بنابراین صبور بودن و مراقبت از خود اهمیت زیادی دارد.
بعد از آیویاف چی بخوریم؟
بعد از آیویاف، تغذیه سالم و متعادل بسیار مهم است تا شانس موفقیت افزایش یابد و بدن به خوبی از پس هورمونها و داروها برآید. بهتر بوده مواد غذایی سرشار از پروتئین مثل ماهی، مرغ، تخممرغ و حبوبات مصرف کنید، میوهها و سبزیجات تازه برای ویتامینها و آنتیاکسیدانها اضافه کنید و غلات کامل برای انرژی پایدار در برنامه داشته باشید.
همچنین مصرف مایعات کافی، کاهش قند و غذاهای فرآوریشده و پرچرب و اجتناب از الکل و کافئین زیاد توصیه میشود. این رژیم نه تنها بدن را تقویت میکند، بلکه محیط رحم را برای لانهگزینی مناسبتر میکند.
چند روز بعد از آی وی اف بارداری مشخص میشود؟
بارداری پس از انجام روش آیویاف معمولاً بین ۱۰ تا ۱۴ روز بعد از انتقال جنین قابل تشخیص است. در این بازه زمانی، با انجام آزمایش خون برای اندازهگیری هورمون بارداری (hCG) میتوان مثبت یا منفی بودن بارداری را مشخص کرد. آزمایش خون دقیقتر از تستهای خانگی است و میزان هورمون را به صورت عددی نشان میدهد، بنابراین حتی بارداریهای بسیار زودرس نیز قابل تشخیص هستند.
توجه داشته باشید که نتایج آزمایش میتواند تحت تأثیر عواملی مانند کیفیت آزمایشگاه، داروهای مصرفی و زمان دقیق انتقال جنین متفاوت باشد، بنابراین پزشکان معمولاً توصیه میکنند که صبر کافی داشته باشید و نتیجه را با دقت بررسی کنید.

نکات تغذیه ای برای اقدام به آی وی اف
تغذیه سالم و متعادل نقش بسیار مهمی در موفقیت درمانهای باروری مانند آیویاف دارد. انتخاب مواد غذایی مناسب میتواند کیفیت تخمک و اسپرم، سلامت رحم و تعادل هورمونی را بهبود دهد و شانس باروری را افزایش دهد. در این مسیر، رعایت برخی نکات تغذیهای میتواند تأثیر قابل توجهی بر نتیجه درمان داشته باشد.
مصرف پروتئینهای با کیفیت
پروتئینها نقش کلیدی در تولید هورمونها و ساختار سلولهای جنسی دارند. بهتر است منابع پروتئینی متنوع مانند گوشت کمچرب، ماهی، تخممرغ و منابع گیاهی مانند عدس و نخود مصرف شوند. توجه به پروتئینهای گیاهی و حیوانی به تعادل آمینواسیدها کمک کرده و کیفیت تخمک و اسپرم را ارتقا میدهد.
افزایش مصرف میوه و سبزیجات
میوهها و سبزیجات غنی از ویتامینها، آنتیاکسیدانها و فیبر هستند که باعث کاهش استرس اکسیداتیو در بدن میشوند. مصرف روزانه سبزیجات برگ سبز، هویج، فلفل دلمهای و میوههای رنگارنگ میتواند سلامت تخمک و رحم را تقویت کند و محیط داخلی رحم را برای لانهگزینی مناسبتر نماید.
توجه به چربیهای سالم
چربیهای سالم مانند امگا-۳ و روغن زیتون برای تعادل هورمونی و کاهش التهاب مفید هستند. ماهیهای چرب مثل سالمون و ساردین، آجیل و دانهها منابع بسیار خوبی از این چربیها میباشند. مصرف منظم این چربیها میتواند کیفیت تخمک را بهبود دهد و شانس موفقیت آیویاف را افزایش دهد.
کنترل قند و کربوهیدراتهای تصفیه شده
مصرف زیاد شکر و کربوهیدراتهای فرآوری شده میتواند باعث اختلالات هورمونی و مقاومت به انسولین شود. بهتر است از غلات کامل، برنج قهوهای، جو دوسر و حبوبات استفاده شود تا قند خون ثابت بماند و تعادل هورمونی حفظ شود.
مصرف کافی ویتامینها و مواد معدنی
ویتامین D، فولیک اسید، آهن، روی و سلنیوم نقش حیاتی در باروری دارند. مکملهای تجویزی پزشک و مواد غذایی مانند اسفناج، کلم، آجیل و ماهی میتوانند نیاز بدن به این مواد را تأمین کنند. این مواد معدنی و ویتامینها به بهبود کیفیت تخمک و تقویت سیستم ایمنی کمک میکنند.
رعایت نکات تغذیهای قبل و حین درمان آیویاف، یک ابزار قدرتمند برای افزایش شانس موفقیت است. ترکیب تغذیه سالم با سبک زندگی مناسب، ورزش سبک و کنترل استرس میتواند مسیر باروری را هموارتر کند و نتایج بهتری برای والدین آینده رقم بزند.
در آی وی اف چگونه از مرد اسپرم میگیرند؟
در فرآیند IVF (لقاح خارج رحمی)، گرفتن اسپرم از مرد یکی از مراحل کلیدی است تا امکان لقاح آزمایشگاهی فراهم شود. روش انتخابی به وضعیت باروری مرد بستگی دارد؛ در اغلب موارد ساده و غیرتهاجمی است، اما در شرایط خاص ممکن است روشهای پزشکی پیشرفتهتری بهکار برود. در ادامه، مراحل و روشهای اصلی را بهصورت خلاصه و منظم میبینید:
- نمونهگیری از طریق انزال طبیعی (روش رایج): در بیشتر موارد، مرد در روز تعیینشده و در محیط استریل آزمایشگاه، از طریق خودارضایی نمونه مایع منی را در ظرف مخصوص جمعآوری میکند. پیش از آن معمولاً ۲ تا ۵ روز پرهیز از انزال توصیه میشود تا کیفیت و تعداد اسپرمها در وضعیت بهتری باشد. نمونه بلافاصله به بخش جنینشناسی منتقل شده تا بررسی اولیه و آمادهسازی انجام شود.
- جمعآوری با کاندوم مخصوص پزشکی (در صورت دشواری در نمونهگیری): اگر فرد در محیط آزمایشگاه نتواند نمونه بدهد، گاهی از کاندومهای ویژه و بدون مواد اسپرمکش استفاده میشود تا نمونه در حین رابطه جمعآوری شود. این کاندومها استریل و طراحیشده برای حفظ کیفیت اسپرم هستند و سپس نمونه سریعاً به آزمایشگاه تحویل داده تا افت کیفیت به حداقل برسد.
- استخراج اسپرم از اپیدیدیم (PESA/MESA) در موارد عدم وجود اسپرم در مایع منی: وقتی در مایع منی اسپرم دیده نمیشود (آزواسپرمی)، پزشک میتواند با سوزن ظریف یا جراحی میکروسکوپی، اسپرم را از اپیدیدیم (مخزن ذخیره اسپرم کنار بیضه) خارج کند. این کار با بیحسی موضعی یا بیهوشی خفیف انجام میشود و اسپرمهای بهدستآمده برای لقاح آزمایشگاهی استفاده میشوند.
- استخراج مستقیم از بیضه (TESA/TESE) در شرایط خاصتر: اگر دسترسی به اسپرم از اپیدیدیم ممکن نباشد، نمونهبرداری مستقیم از بافت بیضه انجام میشود. پزشک با سوزن یا برش کوچک، مقدار کمی از بافت را برمیدارد تا اسپرمهای موجود جدا شوند. این روش تهاجمیتر است، اما برای برخی مردان تنها راه دستیابی به اسپرم محسوب خواهد شد.
- بررسی و آمادهسازی اسپرم در آزمایشگاه: پس از دریافت نمونه، متخصصان آزمایشگاه اسپرمها را از مایع منی جدا کرده، تحرک و شکل آنها را ارزیابی میکنند و بهترینها را برای لقاح انتخاب میکنند. در برخی موارد از روش ICSI (تزریق یک اسپرم به داخل تخمک) استفاده میشود تا شانس لقاح افزایش یابد.
گرفتن اسپرم در IVF معمولاً ساده و ایمن است و حتی در شرایط دشوار هم روشهای جایگزین مؤثری وجود دارد. انتخاب روش مناسب با توجه به وضعیت پزشکی هر فرد انجام میشود و هدف نهایی، فراهمکردن بهترین شانس برای لقاح موفق و بارداری سالم است.
دکتر سروی متخصص ای وی اف
ای وی اف (IVF) پیشرفته ترین و موثرترین روش درمان ناباروری است. یک دوره ای وی اف (IVF) حدود ۴ تا ۶ هفته طول میکشد.
ای وی اف ۶ مرحله اصلی دارد که شامل موارد زیر است:
- سرکوب چرخه طبیعی- چرخه طبیعی قاعدگی به کمک داروها سرکوب میشود.
- کمک به بازیابی تخمک- داروهایی برای تولید بیشتر تخمک توسط تخمدانها تجویز میشود.
- نظارت بر پیشرفت مراحل و بلوغ تخمکها – سونوگرافی برای بررسی تخمکها انجام میشود و داروهایی برای کمک به بلوغ آنها تجویز میشود.
- جمعآوری تخمکها- سوزنی از طریق واژن به درون تخمدانها وارد میشود تا تخمکها جمعآوری شوند.
- بارور کردن تخمکها- تخمکها با اسپرمها ترکیب شده و چند روز برای بارور شدن تخمک زمان داده میشود.
- انتقال جنینها- در این مرحله یک یا تعداد بیشتری جنین به رحم منتقل میشود.
میزان موفقیت ای وی اف یا لقاح آزمایشگاهی
میزان موفقیت در ای وی اف یا لقاح آزمایشگاهی به عوامل مختلفی بستگی دارد. نوع و میزان مصرف داروهای قبل از آی وی اف، سن زن، وزن، میزان ذخیره تخمک، کیفیت اسپرم میزان موفقیت ای وی اف را تحت تاثیر قرار می دهد.
طول درمان در ای وی اف
حدود ۴ تا ۶ هفته طول میکشد تا یک دورهآی.وی.اف کامل شود. باید چند هفته صبر کرد تا تخمکها رسیده شود. حدود نصف روز طول میکشد تا تخمک و اسپرم گرفته و در آزمایشگاه تلقیح شود. ۲ تا ۵ روز دیگر هم باید صبر کرد تا جنین را به داخل رحم مادر وارد کنند، البته همان روز مادر مرخص شده و میتواند به منزل برود.
پیامد آی.وی.اف به نوع مشکل نازایی زوجها و سن آنان بستگی دارد. معمولا خانمهای جوانتر تخمکهای سالمتری دارند و میزان موفقیتآی.وی.اف در آنها بیشتر است. بهطور متوسط ۵۳ درصد شانس حامله شدن و ۹۲ درصد امکان زایمان سالم در هر دوره از درمان برای آنها وجود دارد. البته در مورد هر بیمار احتمال حاملگی قابل پیشبینی نیست چرا که به عوامل مختلفی چون: سن وسلامت دستگاههای تولیدمثل در دو جنس بستگی دارد.
چه زمانی ای وی اف پیشنهاد میشود؟
روش آیویاف معمولا بهعنوان اولین راه درمان و بهترین روش درمانی در شرایط زیر پیشنهاد می شود:
1. انسداد دوطرفه لولههای فالوپ تخمدان
2. وجود اندومتریوز
3. ناباروری بدلیل مشکلات گردن رحم
4. اختلال در تخمکگذاری
5. ناباروری با علت نامشخص.
6. کم بودن میزان اسپرم در مرد.
عمل ای وی اف چند ساعت طول میکشد؟
عمل آیویاف معمولاً یک جراحی طولانی به حساب نمیآید و بخش اصلی آن یعنی «پانکچر تخمکها» اغلب بین ۱۵ تا ۳۰ دقیقه زمان میبرد. البته کل زمانی که در مرکز درمانی حضور دارید بیشتر از این است؛ چون قبل از عمل آمادهسازی، بیحسی یا بیهوشی کوتاهمدت انجام میشود و بعد از آن هم مدتی برای ریکاوری تحت نظر میمانید. به طور کلی از زمان ورود تا ترخیص معمولاً حدود ۲ تا ۴ ساعت طول میکشد.
فرآیند آیویاف فقط به روز برداشت تخمک محدود نمیشود و یک مسیر چندمرحلهای است. پیش از عمل، چند روز تا دو هفته داروهای تحریک تخمدان مصرف میشود و پس از برداشت تخمکها، لقاح در آزمایشگاه انجام میگیرد و چند روز بعد انتقال جنین صورت میگیرد که آن هم معمولاً یک کار کوتاه و سرپایی است. در مجموع، اگر از شروع دارودرمانی تا انتقال جنین را حساب کنید، کل پروسه حدود ۲ تا ۳ هفته زمان میبرد، اما خود عمل جراحی بسیار کوتاه و کنترلشده است.
حتما بخوانید: لیست مراکز درمان ناباروری در ایران
مزیتهای ای وی اف
ای وی اف قدیمیترین روش کمک باروری است و به همین دلیل پژوهشهای متعددی برای افزایش سلامت این روش و کودکان حاصل از آن انجام شده است و تاکنون عارضهای در اثر آی.وی.اف بدست نیامده است. علاوه بر این، پژوهشهای اخیر نشان میدهد که داروهای باروری میزان ابتلا به سرطان تخمدان را افزایش نمیدهد. در ضمن پژوهشگران در حال انجام مطالعاتی برای تکامل و بهبود آی.وی.اف در آینده هستند.
یک شیوه بدون عارضه براي باروری است و از روش های قدیمی در این زمينه تلقی می شود. پژوهش های اخیر نشان ميدهد که داروهای بارداری سبب سرطان تخم دان نمی شوند. با به کار بستن این تلقیح آزمایشگاهی میتوان باروری خارج از رحم را انتظار داشت. زمانیکه جنین در درون شکم یا داخل لوله های رحم جای می گیرد، پزشک سعی ميکند جنین شکل گرفته در پوشش خارج از رحم را با دارو یا جراحی بیرون آورد.
خانم هایی که مصرف کننده داروهای باروری هستند، گاهی تحریک شدن بیش از حد تخمدان را حس ميکنند. تحریک یش از حد تخمدان با بزرگ شدن تخمدان همراه بوده است. این بزرگ شدن با نشانه هایی چون حس پری و معلق بودن، تنفس بریده بریده، درد در ناحیه لگن، استفراغ، افزایش وزن، سرگیجه و تهوع ظاهر ميشود.
مزایای دیگری که درباره IVF باید بدانید
امروزه کمتر کسی پیدا میشود که درباره آی وی اف چیزی نشنیده باشد. همچنین زوجهای بسیار زیادی وجود دارند که با این روش صاحب فرزند شدهاند. بیمارهایی که در زمان گذشه هیچ راهی برای فرزنددار شدنشان وجود نداشت، امروزه میتوانند با استفاده از تکنولوژی IVF دارای فرزند شوند. بیمارانی که دچار اختلال نارسایی زودرس تخمدان، بیمارانی با دلایل ناباروری مردانه ( تعداد کم یا اختتلالهای ژنتیکی اسپرم)، افرادی که بهدلایل مختلف لولههای فالوپ رحمشان دچار انسداد شده و… راهی برای بچهدار شدن نداشتند. امروزه دیگر اینطور نیست و همه این افراد میتوانند صاحب فرزند شوند.
افرادی که با این اختلال یا ناهنجاریهای مکرر جنینی روبرو هستند یا زوجهایی که ناقل ژن معیوب شناخته شدهاند هم میتوانند از این روش برای درمان استفاده کنند. برای مثال، اگر در ژنتیک زن یا مردی اختلالهای کروموزومی و بیماریهای خاص مانند هموفیلی یا تالاسمی وجود داشته باشد، برای آنها در آزمایشگاه جنین تهیه شده و از جنین بیوبسی میشود. همچنین در ادامه برای بررسی ژنتیکی، جنین به بخش ژنتیک ارسال خواهد شد.
جنینهایی که شرایط عادی داشته باشند، آن را به داخل رحم انتقال میدهند. شما با این روش از سلامت جنین اطمینان کامل پیدا خواهید کرد. روش IVF یا PGD توانسته مشکل ناباروری را برای همه زوجها برطرف کند. زوجهایی که دچار مشکل تالاسمی مینور هستند، میتوانند از این تکلونوژی استفاده کرده و جنین سالم را به رحم مادر انتقال دهند. بهلطف این روش، مطمئن خواهید بود که جنین مشکل تالاسمی ماژور را ندارد.
شایعترین کاربردهای IVF
یکی از شایعترین کاربردهای این روش استفاده از آن برای تعیین جنسیت است. شاید زوجها مشکلاتی داشته باشند که جنسیت خاص، براساس بیماریهای منتقل شونده از طریق جنسیت یا بیماریهایی که روی کروموزومهای X و Y هستند، منجر به ایجاد یک جنین با ناهنجاری کروموزومی یا یک جنین با سقط مکرر از زوجها شود.
مثلا ممکن است زوجهایی مکرر دارای پسرهای سالم باشند، ولی بهمحض تشکیل جنین دختر، بهدلیل عیبهای منتقل شونده از طریق ژنتیک، حاملگی صورت نگیرد یا جنین سقط شود. درصورتیکه این زوجها دنبال جنسیت خاصی باشند، میتوان در آزمایشگاه جنین شناسی، برای آنها جنین تهیه کرد و بعداز انجام بیوبسی هم از نظر جنسیت و هم از نظر سلامتی، بررسیهایی بهعمل آید و جنین سال به داخل رحم مادر منتقل شود.
بهلطف پیدایش روش کمک باروری IVF شاهد هستیم که همه افراد میتوانند از نعمت فرزند برخوردار شوند. برای کسانی که از نارسایی تخمدان رنج میبرند، استفاده از تخمک اهدایی و حاملگی به روش IVF امکانپذیر شده است. در مردانی که دچار فقدان یا تعداد کن اسپرم هستند هم میتوانند با روش جنین اهدایی یا انتقال رحم به داخل رحم، صاحب فرزند شوند. علاوهبر ارزش IVF در درمان این بیماران، بیشترین کاربرد این روش برای درمان سقط مکرر است.
زوجهایی که بیماریهای ژنتیکی مختلف در فرزندانشان مشاهده میشود، میتوانند با این روش صاحب فرزند سالم شوند. بهاینترتیب افزایش سلامت جنین منجر به کاهش کلی میزان ناهنجاری در جامعه شده و در نتیجه سلامت نسل بعدی را همراه خواهد داشت.
حتما بخوانید: تعیین جنسیت به روش ای وی اف (IVF)
معایب بارداری با آی وی اف
بارداری با روش آیویاف (IVF) یکی از پیشرفتهترین روشهای درمان ناباروری است که به بسیاری از زوجها امید داشتن فرزند را میدهد. با این حال، مانند هر روش پزشکی دیگر، این فرآیند معایبی دارد که قبل از تصمیمگیری باید بهطور کامل در نظر گرفته شوند.
- ریسک بارداری چندقلویی: یکی از معایب شایع آیویاف، افزایش احتمال بارداری چندقلویی است. انتقال چند جنین برای افزایش شانس موفقیت میتواند منجر به تولد دوقلو یا سهقلو شود، که ریسک عوارض بارداری مانند زایمان زودرس، وزن کم نوزاد و مشکلات سلامتی مادر را بالا میبرد.
- استرس و فشار روانی: فرآیند آیویاف نیازمند آزمایشها، تزریقات هورمونی و انتظار طولانی است که میتواند استرس و فشار روانی زیادی بر زوجها وارد کند. شکست در چرخههای متعدد ممکن است احساس ناامیدی و اضطراب شدید ایجاد کند و سلامت روان را تحت تأثیر قرار دهد.
- هزینه بالا: آیویاف یک روش گرانقیمت بوده و هزینههای مربوط به داروها، آزمایشها و عملها ممکن است برای بسیاری از خانوادهها فشار مالی زیادی ایجاد کند. علاوه بر این، احتمال نیاز به چندین دوره درمان باعث افزایش بیشتر هزینهها میشود.
- عوارض داروهای هورمونی: هورمونهای مصرفی برای تحریک تخمدان میتوانند باعث عوارض جسمی مانند تورم، نفخ، سردرد، تغییرات خلقی و در موارد نادر سندرم تحریک بیش از حد تخمدان (OHSS) شوند که نیازمند مراقبت پزشکی فوری است.
با وجود معایب و چالشهای آیویاف، این روش برای بسیاری از زوجها مسیر امیدبخشی برای داشتن فرزند است. آگاهی از این ریسکها و مشورت با پزشک متخصص میتواند به تصمیمگیری هوشمندانه و کاهش عوارض احتمالی کمک کند.
حتما بخوانید: آی وی اف درد دارد؟
چه عوارضی در حین ای وی اف ممکن است به وجود اید؟
دردهای شکمی، واکنش آلرژیک پوست بعد از تزریقات ، نوسانات خلقی و تهوع در حین مصرف داروها ممکن است سبب بروز ناراحتی در بیمار شود.
سندروم هیپراسمولاسیون تخمدان به دلیل رشد بیش از حد تخمک ها که منجر به بزرگ شدن تخمدانها شده و سبب احتباس مایعات در لگن افزایش وزن و اختلال اب و الکترولیت می شود. افراد مستعد این مشکل زنان دارای تخمدان پلی کیستسک و زنان دارای سن کم هستند. گاهی جهت کنترل این مشکل لازم است بیمار در بیمارستان تحت نظر باشد. ممکن است نیاز به تخلیه مایع جمع شده در لگن باشد.
خونریزی لگنی از عروق بزرگ به دلیل اسیب عروق با سوزن ، عفونت های سیستم تناسلی و پیچ خوردن تخمدان ها از دیگر عوارض خطرناک ولی بسیار نادر ای وی اف هستند. عفونت های لگنی معمولا در بیماران دچار اندومتریوز که تحت ای وی اف قرار می گیرند دیده می شود.
چند قلویی زایی به دلیل انتقال تعداد زیادی جنین از دیگر عوارض ای وی اف است. ریسک حاملگی خارج رحم و سقط و زایمان زودرس و وزن پایین جنین از دیگر عوارض ای وی اف است. ولی خوشبختانه ناهنجاریهای جنینی در بیماران تحت ای وی اف افزایش نمییابد. این مساله از جمله نکات امیدوار کننده است.
دکتر فاطمه سروی
دکتر فاطمه سروی جراح و متخصص زنان، لاپاراسکوپی و هیستروسکوپی، مجموعه دکتر سروی در اعمال جراحی های لاپاراسکوپی و هیستروسکوپی در رده پیشرفته قرار دارد
- متخصص و جراح زنان و زایمان عضو انجمن نازایی اروپا و امریکا
- دانشیار دانشگاه تهران و فلوشیپ فوق تخصصی نازایی،لاپاروسکوپی وهیستروسکوپی
سوالات متداول
1.IVF چیست و چگونه انجام میشود؟
IVF یا لقاح آزمایشگاهی، فرآیندی است که تخمک و اسپرم خارج از بدن در آزمایشگاه با هم ترکیب شده و جنین تشکیل میشود. سپس جنین سالم به رحم منتقل میشود تا بارداری آغاز شود.
2.چه کسانی میتوانند از IVF استفاده کنند؟
زنانی که مشکلات لولههای رحمی، تخمکگذاری، یا سن بالا دارند و مردانی با کیفیت پایین اسپرم، همچنین زوجهایی که سایر روشهای درمان ناباروری مؤثر نبوده، میتوانند از IVF استفاده کنند.
3.شانس موفقیت IVF چقدر است؟
موفقیت IVF به سن زن، کیفیت تخمک و اسپرم، سلامت رحم و سبک زندگی بستگی دارد. به طور متوسط شانس موفقیت در هر چرخه ۳۰–۴۰٪ بوده و با تکرار ممکن است افزایش یابد.
4.آیا IVF عوارض دارد؟
عوارض احتمالی شامل تحریک بیش از حد تخمدان، بارداری چندقلویی، خونریزی یا عفونت مختصر است. پزشک با کنترل دقیق و مراقبتهای منظم ریسکها را کاهش میدهد.
5.آیا IVF بر سلامت جنین تأثیر دارد؟
اکثر نوزادان حاصل از IVF سالم هستند. برخی مطالعات نشان میدهند که احتمال کمی برای مشکلات زایمانی یا نقصهای خفیف وجود دارد، اما با مراقبتهای پزشکی مناسب، ریسک بسیار پایین است.
جهت مشاوره و کسب اطلاعات بیشتر با ما در تماس باشید.
هیستروسکوپی | لاپاراسکوپی رحم | درمان نازایی و ناباروری | IVF- هزینه ی عمل آی وی اف در سال جاری







22 پاسخ
با توجه به اینکه دکتر سروی یکی از متخصصین حرفه ای در زمینه هستند و برای من از بهترین روش آی وی اف استفاده کردند و نتیجه گرفتم پیشنهاد میکنم حتما به ایشان مراجعه کنید و امیدوارم بانوان سرزمینم لذت مادر شدن را احساس کنند
سلام خوبی منم 23 سالم هست داره 1 ونیم سال از عروسیم میگزره ویه سقط داشتم ولی حالا باز باردار نمیشم رفتم دکتر گفتن بهم هورمونت ضعیف هست
عجله نکن عزیزم هنوز وقت داری
سلام من یک بار آی وی اف انجام دادم ولی نتیجه نگرفتم
ممکنه آندومتریوری که داشتم تاثیر منفی بیاره رو بارداری؟
شما چقدر هزینه کردی..میشه حدووی بگین
سلام خسته نباشید من 47سالم تخمدانها ی من ظیعف هزینههای ای وی اف زیاد آیا راه دیگری وجود دارد
سلام من ۱سال ازدواج کردم حامله نشدم یه ماه پیش رفتم بهم گفتن تخمدانت کوچیکه بهم سوزن دادگفت بزن بزرگ میشه ولی این ماه حامله نشدم بنظرتون بایدچکارکنم
ممنون بابت اطلاعات خوبتون سپاس zanjab.com
سلام من ۴۰ ساله هستم و همسرم ۶۵ ساله هست که دیابتی از نوع ۲ و فشار خون و چربی بالا دارد قبلا با قص و آمپول یخچالی باردار شدم ممکنه من هم دوباره باردار شوم
سلام من ۵۰ سالمه پریود هم ۲ ساله نمیشم امکان داره برای ای وی اف بیام ضمنا من قبلا ای وی اف هم شده بودم ازسال ۹۱ نرفتم برای دکتر
سلام،من ۴۷ سال دارم حدود۴سال است پریود نمیشم،همسرم هم ضعیف هستن برای بارداری یک دختر ۷ ساله دارم،امکانش هست دوباره باردار شوم،ممنون میشم اگه پاسخ دهید.
سلام من 30 سالم و 18 سال باداری نداشتم و شوهرم خیلی خیلی ضیعف چکار میشه کرد
باید مدارک پزشکیشون بررسی بشه
اگر تمایل داشتید تشریف بیارید مطب در خدمتتون هستیم
سلام من 50 سالمه 4ساله پریود نمیشم ویک بچه دارم می توانم بیایم اخه 4سال پیش نزد دکتر ی رفتم وکلی دوندگی وهزینه ودر آخر متاسفانه برای انجام نرفتم چون کارمند ومرخصی ندادندب بیا انجام آیا الان می توانم انجام بدهم
تشریف بیارید مطب در خدمتتئن هستیم
سلام من 27سالمه 2ساله ازدواج کردم حامله نمیشم دکترگفته مشکل تخمک گذاری دارم…4ماه هم هست که دارو مصرف میکنم اماجواب نگرفتم میشه اطفا راهنماییم کنید
سلام من نمیتونم تماس بگیرم تلفن هاشون جواب نمیدن چکار کنم راهم دوره
با سلام
لطفا شماره تماس خود را در بخش تماس با ما برایمان ارسال کنید تا همکاران ما در اولین فرصت با شما تماس بگیرند.
سلام من ۱۰سال ازدواج کردم بچه دار نشدم دکتر زیاد رفتم شوهرم مشکل اسپرم داره صفر هست نمیدونم چیکار کنم ایا مشکلم حل میشه خودم سن ۳۵ سال
سلام
همراه گرامی لازمه سوابق پزشی شما توسط خانم دکتر بررسی بشه
سلام دوست عزیز اگر شوهرت مشکل داره هیچ کاری نمیشه کرد بااین وجود گفتید اسپرم صفر هست..مردها هم راضی نمیشن تخمک اهدایی بگیرند
سلام وقت بخیر.من و همسرم هردو کم خونی مینور داریم.که میگن توی بارداری مشخصه و اگر بچه ماژور بشه دستور سقط میدن.خواستم ببینم میتونیم از روش آی وی اف استفاده کنیم که دیگه استرس ماژور شدن و سقط رو نداشته باشیم؟